Module 1 : Appareil cardiovasculaire
Introduction
L’appareil cardiovasculaire est un circuit fermé constitué du coeur, des vaisseaux sanguins et du sang. L’action de pompage du coeur fait circuler le sang dans les nombreux vaisseaux sanguins de l’appareil. Le coeur est à peine plus gros qu’un poing fermé. Par son action de pompage, il assure la circulation du sang dans tout l’organisme afin de répondre aux besoins métaboliques du corps. Le sang transporte les nutriments, l’oxygène et d’autres substances vers les cellules de l’organisme et il participe à l’évacuation des déchets organiques. Les vaisseaux lymphatiques travaillent de concert avec l’appareil cardiovasculaire.
Dans le présent module, vous étudierez l’anatomie et la physiologie des composantes de l’appareil cardiovasculaire.
Structure du module
Le présent module est divisé en quatre chapitres :
Chapitre 1 : Survol de l’appareil cardiovasculaire
Chapitre 2 : Anatomie et physiologie des vaisseaux sanguins
Chapitre 3 : Anatomie et physiologie du coeur
Chapitre 4 : Fonction et composition du sang
Chapitre 1 : Survol de l’appareil cardiovasculaire
Objectifs d’apprentissage
Après la lecture de ce chapitre, vous devriez être en mesure d’atteindre les objectifs suivants :
- Énoncer la fonction de l’appareil cardiovasculaire.
- Énumérer les principales composantes de l’appareil cardiovasculaire et en énoncer les fonctions.
- Distinguer la circulation pulmonaire de la grande circulation.
- Énoncer la fonction du système lymphatique.
Fonction de l’appareil cardiovasculaire
L’appareil cardiovasculaire assure le transport du sang chargé de nutriments, d’oxygène et d’autres substances vers les cellules de l’organisme et il recueille les déchets produits par ces dernières. Les besoins en nutriments des tissus et des cellules sont fonction de leur degré d’activité. L’appareil cardiovasculaire est conçu pour répondre aux besoins changeants des tissus de l’organisme et leur apporter la quantité de sang nécessaire à leurs fonctions et à leur survie.
Composantes de l’appareil cardiovasculaire
L’appareil cardiovasculaire est formé de trois composantes principales :
- les vaisseaux sanguins;
- le coeur;
- le sang.
Le coeur est une pompe dont le débit est variable. La pompe cardiaque propulse le sang dans les vaisseaux sanguins.
Le sang transporte les différents éléments essentiels à la survie de chacune des cellules : l’oxygène, les nutriments, les hormones, les électrolytes et la chaleur. Le sang recueille également les déchets, comme le gaz carbonique et l’urée*, ainsi que le surplus d’eau et de chaleur produits par les cellules. Le sang achemine la chaleur jusqu’à la peau où elle se dissipe. Le débit sanguin cutané augmente quand la température corporelle augmente, et diminue quand la température corporelle diminue.
Structure de l’appareil cardiovasculaire
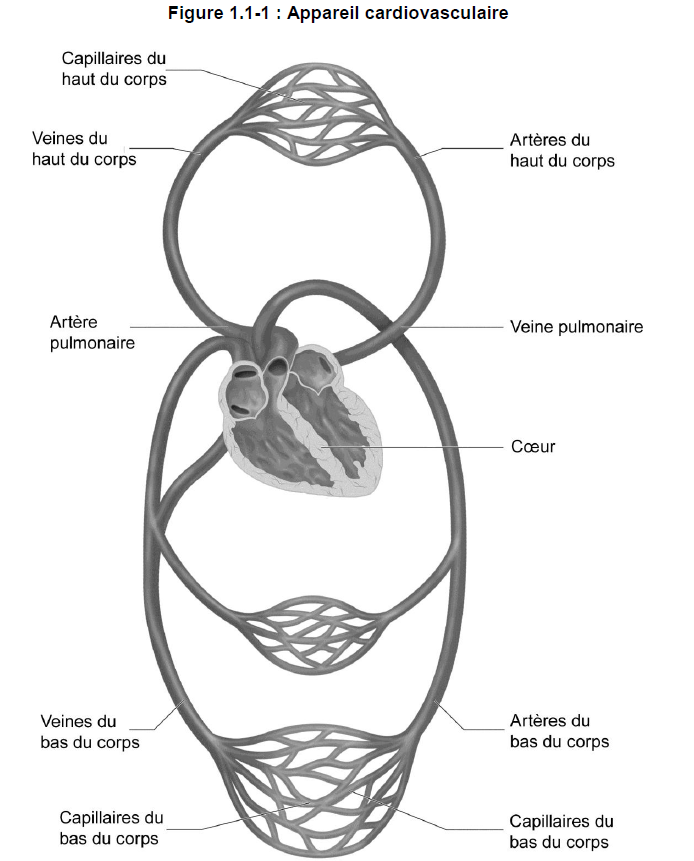
L’appareil cardiovasculaire est un circuit fermé et à sens unique (figure 1.1-1). Le coeur pompe constamment du sang dans un réseau de vaisseaux sanguins, les artères*, tandis qu’un autre réseau, celui des veines*, se charge de ramener le sang au coeur. Entre les artères et les veines s’interposent les artérioles, les capillaires* et les veinules. Les artérioles sont des vaisseaux de petit calibre amenant le sang aux capillaires. Les capillaires sont de très petits vaisseaux dans lesquels circule un seul globule rouge à la fois. Les parois des capillaires laissent passer l’oxygène et les nutriments du sang vers les cellules, et les déchets produits par ces dernières dans le sens inverse. Les veinules sont formées à partir de plusieurs capillaires qui s’unissent. Les veinules ramassent le sang des capillaires et le déversent dans les veines.
Le sang emprunte les deux grands appareils circulatoires : la circulation pulmonaire et la grande circulation.
- Circulation pulmonaire − le sang passe du coeur droit aux poumons, pour ensuite revenir dans le coeur gauche.
- Grande circulation − conduit le sang pompé par le coeur gauche dans les vaisseaux sanguins qui irriguent le reste de l’organisme (sauf les poumons), puis revient au coeur droit.
On peut imaginer la grande circulation comme un réseau de distribution d’oxygène et de nutriments et la circulation pulmonaire, comme un réservoir d’oxygène provenant des poumons. Ces deux systèmes travaillent de manière coordonnée pour subvenir aux besoins en oxygène et en énergie de l’organisme. Ils se rejoignent dans le coeur où la partie droite pompe le sang dans la circulation pulmonaire tandis que la partie gauche est responsable de la grande circulation.
Système lymphatique
L’eau et les substances dissoutes traversent sans arrêt les parois des capillaires, se retrouvent dans les espaces intercellulaires et viennent s’ajouter au liquide extracellulaire. En temps normal, ce liquide est constamment évacué, de sorte qu’il ne s’accumule pas dans les tissus.
Une partie de ce liquide retourne dans les capillaires par diffusion. Le système lymphatique représente une autre voie permettant au liquide de retourner dans l’appareil circulatoire. Le système lymphatique débarrasse également les tissus des protéines et des grosses particules et les renvoie dans la circulation sanguine. Il s’agit là d’une fonction essentielle.
À l’instar de l’appareil cardiovasculaire, le système lymphatique renferme, lui aussi, des vaisseaux et des capillaires. Les capillaires lymphatiques drainent le surplus de liquide provenant des tissus, ainsi que les protéines et d’autres particules ne retournant pas dans les capillaires sanguins. Ce liquide, appelé lymphe*, finit par revenir dans l’appareil circulatoire.
La lymphe provenant des membres inférieurs de l’organisme circule par le canal thoracique qui se déverse dans le système veineux au niveau de la veine sous-clavière, très près de la jonction avec la veine jugulaire gauche. La lymphe provenant de la partie supérieure de l’organisme se déverse dans le sang au même niveau, du côté gauche ou droit de l’organisme.
Résumé ― Chapitre 1 : Survol de l’appareil cardiovasculaire
L’appareil cardiovasculaire est un circuit fermé dans lequel le sang circule à sens unique pour apporter des nutriments, de l’oxygène et d’autres substances aux cellules de l’organisme et recueillir les déchets qu’elles produisent.
Les vaisseaux sanguins, le coeur et le sang sont les éléments constituants de l’appareil cardiovasculaire.
Le sang emprunte les deux grands appareils circulatoires : la circulation pulmonaire et la grande circulation. Dans la circulation pulmonaire, le sang sort de la partie droite du coeur, passe dans les poumons et revient remplir le coeur gauche. Dans la grande circulation, le sang est chassé par le coeur gauche pour aller nourrir tous les tissus de l’organisme et revenir dans le coeur droit.
Le système lymphatique comprend des vaisseaux et des capillaires qui drainent le surplus de liquide tissulaire. Ce liquide, appelé lymphe, finit par revenir dans l’appareil circulatoire.
Autoévaluation ― Chapitre 1 : Survol de l’appareil cardiovasculaire
1.
Pourquoi l’organisme est-il dépendant de l’appareil cardiovasculaire?
______________________________________
2.
Appariez la fonction de l’appareil cardiovasculaire de la colonne A et la composante correspondante de l’appareil cardiovasculaire de la colonne B.

3.
Quelle est la différence entre la circulation pulmonaire et la grande circulation?
_______________________________________
_______________________________________
_______________________________________
4.
Quelle est la fonction du système lymphatique?
_______________________________________
_______________________________________
_______________________________________
Corrigé de l’autoévaluation ― Chapitre 1 : Survol de l’appareil cardiovasculaire
1.
L’appareil cardiovasculaire assure le transport des nutriments, de l’oxygène, des hormones, des électrolytes et de la chaleur vers toutes les parties de l’organisme et recueille les déchets, comme le gaz carbonique et l’urée, ainsi que le surplus d’eau et de chaleur des cellules.
2.
1) vaisseau sanguin
2) coeur
3) sang
3.
Dans la circulation pulmonaire, le sang circule de la partie droite du coeur aux poumons pour y être oxygéné et revient dans le coeur gauche.
Dans la grande circulation, le sang quitte la partie gauche du coeur dans le système artériel pour se rendre dans tout l’organisme (sauf les poumons) et revenir dans le coeur droit par le système veineux.
4.
Le système lymphatique draine le surplus de liquide tissulaire (lymphe) et le renvoie dans l’appareil circulatoire.
Chapitre 2 : Anatomie et physiologie des vaisseaux sanguins
Objectifs d’apprentissage
Après la lecture de ce chapitre, vous devriez être en mesure d’atteindre les objectifs suivants :
- Comparer la structure et la fonction des artères, des veines et des capillaires.
- Comparer les composantes et la fonction de la circulation pulmonaire, de la grande circulation et de la circulation coronarienne.
- Expliquer comment se maintient le contenu en oxygène du sang.
- Expliquer comment s’effectue la régulation du débit sanguin.
- Définir la tension artérielle.
- Expliquer le rôle du débit cardiaque et de la résistance vasculaire périphérique dans la régulation de la tension artérielle.
- Décrire le rôle des nerfs sympathiques et parasympathiques, des hormones et des reins dans la régulation du débit sanguin.
- Décrire le rôle des barorécepteurs et du centre vasomoteur dans la régulation de la tension artérielle.
Fonction des vaisseaux sanguins
Fondamentalement, il existe trois types de vaisseaux sanguins :
- les artères;
- les veines;
- les capillaires.
Chaque type de vaisseau sanguin possède une fonction unique.
1) Artères
Les artères transportent le sang du coeur vers toutes les parties de l’organisme. Ce sang est généralement riche en oxygène. Les artères pulmonaires* font exception, car elles transportent le sang pauvre en oxygène du coeur vers les poumons. Les artères se divisent en vaisseaux plus petits, les artérioles.
2) Veines
Les veines ramènent le sang pauvre en oxygène jusqu’au coeur. Les veines pulmonaires* font exception, car elles transportent le sang oxygéné (riche en oxygène) des poumons au coeur. Les veines de plus petite dimension portent le nom de veinules.
3) Capillaires
Les capillaires font communiquer les artérioles et les veinules. C’est dans les capillaires que se font les échanges entre le sang et les cellules ou entre le sang et l’air des poumons.
Structure des vaisseaux sanguins
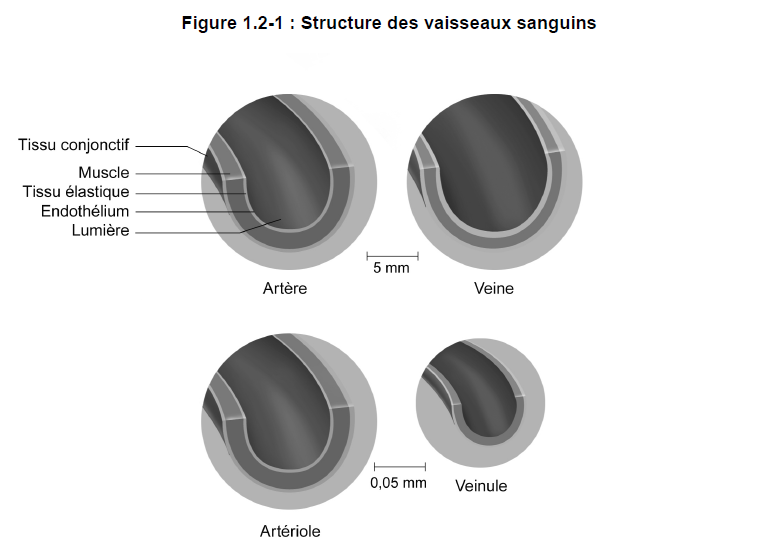
1) Artères et artérioles
Le calibre (diamètre) des artères varie d’environ 25 – 35 mm (aorte*) à 0,5 mm.
La paroi d’une artère compte trois tuniques distinctes :
- la tunique interne (intima) − mince, formée d’endothélium et de tissu conjonctif;
- la tunique moyenne (média) − épaisse, formée de muscle lisse et de tissu conjonctif à propriétés élastiques;
- la tunique externe (adventice ou externa) − formée de tissu conjonctif fibreux et, parfois, de muscle lisse.
Les propriétés élastiques des artères de gros calibre leur permettent de se distendre lorsque le coeur pompe le sang. Sans cette élasticité, le sang circulerait de façon intermittente, et non continue (figure 1.2-1).
Selon une définition arbitraire, les artérioles sont des artères dont le calibre est inférieur à 0,5 mm. Comparativement à celle des artères, la tunique moyenne d’une artériole comporte plus de muscle lisse que de tissu élastique. Les artérioles jouent un rôle important dans la régulation de la tension artérielle*. En effet, la variation du diamètre de leur lumière entraîne une variation de leur résistance.
Saviez-vous que…
L’aorte est la plus grosse artère.
2) Veines et veinules
La lumière* des veines est légèrement plus grande que celle des artères, mais leurs parois sont plus minces que celles des artères. Elles possèdent toutefois les mêmes constituants : endothélium, tissu élastique, muscle et tissu conjonctif. Les parois des veines comptent cependant très peu de tissu élastique et de muscle lisse (figure 1.2-1).
Les veines dépendent principalement de la contraction des muscles squelettiques pour faire circuler le sang.
Les veines, surtout celles des membres inférieurs, sont munies de valvules qui font en sorte que le sang circule vers le coeur et qui l’empêchent de refluer sous l’effet de la gravité. En effet, si le sang qui coule librement vers le coeur veut refluer, les valvules se ferment, s’opposant ainsi au reflux sanguin.
Le calibre des veinules, vaisseaux postcapillaires, est semblable à celui des artérioles. Comparativement aux parois épaisses des artérioles, celles des veinules sont formées uniquement d’un revêtement endothélial et d’une petite quantité de tissu conjonctif fibreux.
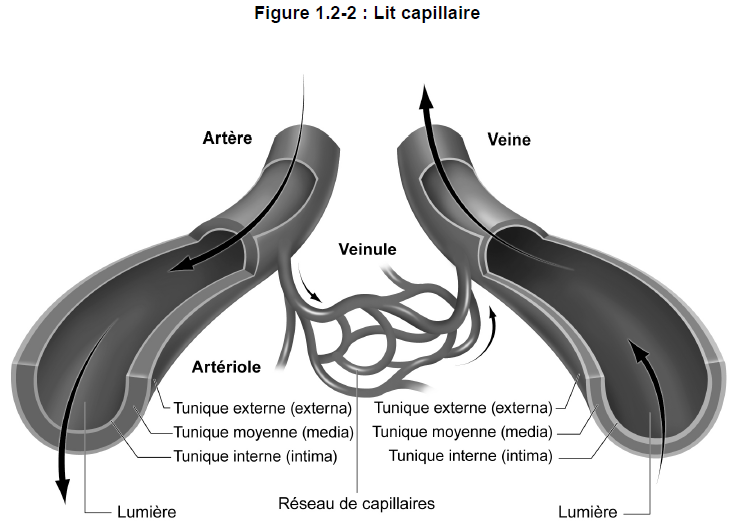
3) Capillaires
Les capillaires sont des vaisseaux de très petit calibre (environ 0,008 mm), permettant en général le passage d’un seul érythrocyte (hématie ou globule rouge) à la fois. Si chaque capillaire est court (environ 1 mm ou moins), l’ensemble des capillaires mesure des milliers de kilomètres et couvre une surface de près de 6 000 mètres carrés. La paroi d’un capillaire est constituée d’un endothélium (formé d’une seule couche de cellules), ce qui facilite la diffusion des nutriments et des déchets.
Les capillaires et leurs structures connexes (métartérioles et veinules postcapillaires) forment les voies de la microcirculation (figure 1.2-2). La microcirculation a pour fonction principale l’échange des nutriments et des déchets métaboliques. Toutes les autres composantes de l’appareil circulatoire ont pour rôle d’assurer un débit sanguin approprié dans les capillaires. En outre, presque tous les tissus de l’organisme sont dotés de capillaires.
Appareils circulatoires
Nous avons vu que la grande circulation et la circulation pulmonaire constituent les deux principaux appareils circulatoires de l’organisme. L’irrigation sanguine du coeur est assurée par la circulation coronarienne.
1) Circulation pulmonaire
La circulation pulmonaire consiste en un réseau unique dans lequel le sang circule de la partie droite du coeur vers les poumons pour revenir dans la partie gauche du coeur.
Le sang appauvri en oxygène provenant de l’organisme quitte ensuite la partie droite du coeur par une artère de gros calibre, l’artère pulmonaire. Celle-ci se sépare en deux artères (l’artère pulmonaire droite et l’artère pulmonaire gauche) se dirigeant chacune vers un poumon. L’artère pulmonaire est la seule artère de l’organisme qui transporte du sang pauvre en oxygène.
Dans les poumons, les artères se divisent en artérioles, puis en capillaires. Les capillaires se réunissent pour former des veinules qui à leur tour forment des veines et, enfin, les veines pulmonaires de gros calibre, dont le contenu se jette dans la partie gauche du coeur. Les veines pulmonaires sont les seules à transporter du sang rouge, c’est-à-dire oxygéné.
2) Grande circulation
La grande circulation assure le transport du sang de la partie gauche du coeur à tous les tissus de l’organisme (à l’exception des poumons) et le ramène à la partie droite du coeur.
Dans la grande circulation, le sang quitte la partie gauche du coeur en empruntant une artère de très gros calibre, l’aorte. L’aorte se ramifie en artères qui, sous l’effet d’une pression élevée, distribuent le sang aux divers organes et tissus de l’organisme. Le sang s’écoule des régions de plus grande pression aux régions de plus faible pression.
Deux volumineux troncs veineux, la veine cave inférieure (véhiculant le sang provenant de la partie inférieure de l’organisme) et la veine cave supérieure (véhiculant le sang provenant de la partie supérieure de l’organisme), ramènent le sang dans la partie droite du coeur.
Saviez-vous que…
Les artères pulmonaires sont les seules artères qui transportent du sang pauvre en oxygène et les veines pulmonaires sont les seules veines qui transportent du sang riche en oxygène.Le système des vaisseaux sanguin − artères, veines et capillaires − mesure 96 500 kilomètres (60 000 milles) de long. Le sang ne met que 20 secondes à faire le tour du réseau au complet.
3) Circulation coronarienne
Les premières branches de l’aorte forment les artères coronaires droite et gauche. Ce sont ces artères qui assurent l’irrigation sanguine du muscle cardiaque.
Contenu en oxygène du sang
Le sang des veines de la grande circulation, des artères pulmonaires et de la partie droite du coeur est pauvre en oxygène.
Lorsque le sang circule dans les capillaires pulmonaires, les érythrocytes (ou globules rouges du sang) absorbent l’oxygène de l’air, ce qui en augmente la concentration en oxygène.
À mesure que le sang traverse les capillaires de la grande circulation, l’oxygène est utilisé par les cellules; voilà pourquoi le sang veineux de la grande circulation est pauvre en oxygène.
Débit sanguin
L’appareil cardiovasculaire répond aux demandes d’oxygène et de nutriments de l’organisme en modifiant le débit sanguin dans ses différentes parties. C’est grâce à la modification du calibre des vaisseaux sanguins que s’effectue la régulation du volume de sang circulant.
La vasodilatation* est l’augmentation du calibre d’un vaisseau sanguin entraînant l’accroissement du débit sanguin. Phénomène inverse, la vasoconstriction* est la diminution du calibre d’un vaisseau sanguin entraînant la baisse du débit sanguin.
Tension artérielle
La tension artérielle est la force exercée par le sang sur les parois des vaisseaux sanguins. La tension artérielle varie selon la quantité de sang pompée par le coeur (débit cardiaque*) et la résistance exercée par les vaisseaux sanguins (résistance vasculaire périphérique totale*).
Tension artérielle = Débit cardiaque x Résistance vasculaire périphérique totale
Débit cardiaque
Le débit cardiaque (DC) correspond à la quantité de sang expulsée par le ventricule* gauche en une minute. La fréquence cardiaque* et le débit systolique* modifient le débit cardiaque.
1) Fréquence cardiaque (FC)
Le coeur peut accroître son débit en augmentant le nombre de ses battements par minute (ce qu’on appelle la fréquence cardiaque). Ainsi, lorsqu’une personne fait de l’exercice, sa fréquence cardiaque s’accélère, ce qui entraîne l’augmentation du débit cardiaque.
2) Débit systolique (DS)
Au moment de chaque contraction, le coeur pompe une certaine quantité de sang. Cette quantité peut être modifiée par le changement du débit systolique, aussi appelé “volume systolique”.
Résistance vasculaire périphérique
La résistance vasculaire périphérique (RVP) est la force qui s’oppose à l’écoulement du flux sanguin dans les vaisseaux. La résistance opposée à l’écoulement du sang par les vaisseaux sanguins est fonction du calibre et de l’élasticité des vaisseaux ainsi que de la viscosité du sang.
1) Calibre du vaisseau sanguin
La vasodilatation (augmentation du calibre d’un vaisseau sanguin) réduit la résistance à l’écoulement du sang dans ce vaisseau. Par contre, la vasoconstriction augmente cette résistance.
2) Élasticité du vaisseau sanguin
Moins un vaisseau sanguin est élastique, plus il offre de résistance à l’écoulement du sang. Nous avons déjà vu que les artères sont dotées de propriétés élastiques, tandis que les veines ne contiennent que très peu de tissu élastique.
3) Viscosité sanguine
L’épaisseur (viscosité) du sang détermine ses caractéristiques d’écoulement. Habituellement, la viscosité du sang est stable, et le rôle de ce paramètre est donc négligeable.
Saviez-vous que…
L’augmentation de la résistance vasculaire périphérique est la principale cause de tension artérielle élevée (hypertension).
Importance de la constance de la tension artérielle
L’organisme doit maintenir une tension artérielle constante, située à l’intérieur de certaines limites, pour permettre à tous les tissus de recevoir une quantité appropriée de sang.
Une tension artérielle supérieure à la normale, aussi appelée hypertension artérielle*, peut léser les réseaux vasculaires et d’autres organes.
Si le cerveau ou d’autres organes vitaux ne reçoivent pas une quantité suffisante de sang (ischémie*) pendant une longue période en raison d’une chute de la tension artérielle, il y a risque de mort cellulaire et organique.
Régulation de la tension artérielle
La régulation de la tension artérielle est assurée par certaines hormones, les reins et le système nerveux.
1) Régulation hormonale de la tension artérielle
Les glandes surrénales commandent la fabrication de deux hormones, l’adrénaline* et la noradrénaline*, et le système nerveux libère la noradrénaline, en réponse à des variations de la tension artérielle. Ces hormones ont des effets vasoconstricteurs.
2) Régulation rénale de la tension artérielle
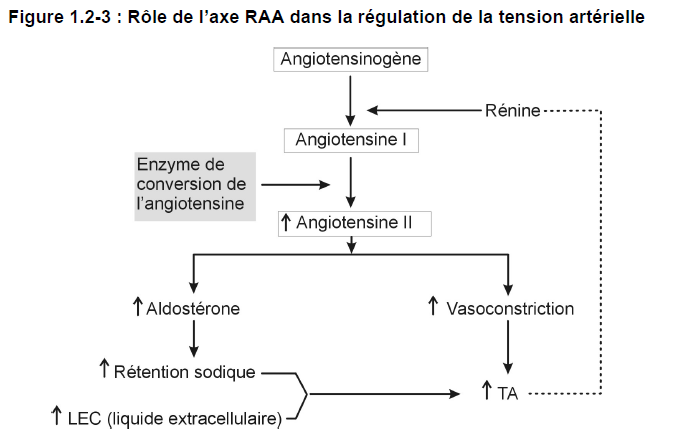
L’axe rénine-angiotensine-aldostérone (RAA)* contribue à la régulation des paramètres hémodynamiques cardiaques. Si la tension artérielle dans les reins chute, des cellules rénales spécialisées libèrent une enzyme appelée rénine*, qui favorise la conversion de l’angiotensinogène (une protéine) en angiotensine I. L’angiotensine I est transformée en angiotensine II* par l’action de l’enzyme de conversion de l’angiotensine (ECA)*. L’angiotensine II agit comme un vasoconstricteur et augmente la production d’une autre hormone, l’aldostérone* qui, à son tour, entraîne une augmentation de la réabsorption du sodium par le rein et l’accroissement du volume sanguin. De concert, ces deux effets font augmenter la tension artérielle. Le module 2 (appareil urinaire) traite davantage de l’axe rénine-angiotensine-aldostérone.
3) Régulation nerveuse
Le bulbe rachidien, situé dans le cerveau, est doté d’un centre vasomoteur. Les messages provenant de cellules nerveuses spécialisées (barorécepteurs*), que l’on trouve dans les parois de l’aorte et des artères carotides ainsi que dans le coeur et les vaisseaux pulmonaires, sont acheminés au bulbe rachidien. Des ajustements de la résistance vasculaire permettent de corriger les variations de la tension artérielle.
Les messages provenant d’une autre partie du cerveau, l’hypothalamus*, sont également acheminés au bulbe rachidien et participent à la régulation du débit sanguin.
Les messages provenant du bulbe rachidien sont acheminés à la fois par le système nerveux sympathique et parasympathique. Des neurones* des deux branches du système nerveux autonome (sympathique et parasympathique) assurent l’innervation directe des différents tissus du coeur. Tous les vaisseaux sanguins, à l’exception des capillaires et des veinules qui ne renferment pas de muscle lisse, sont innervés par le système nerveux sympathique. Les nerfs parasympathiques n’ont pas d’influence, sinon très peu, sur les vaisseaux sanguins.
Arc réflexe des barorécepteurs
Le réflexe barorécepteur est un mécanisme de réponse rapide de l’organisme face aux changements de la tension artérielle. Les barorécepteurs sont des récepteurs sensibles à l’étirement des parois où ils sont fixés et qui transmettent des messages au centre cardio-accélérateur et au centre cardio-modérateur du bulbe rachidien. Ils sont situés dans la crosse de l’aorte, dans la paroi des artères carotides, la paroi des oreillettes* droite et gauche et du ventricule gauche ainsi que dans les vaisseaux pulmonaires.
1) Diminution de la tension artérielle
La diminution de la tension artérielle réduit le nombre de messages envoyés par les barorécepteurs, ce qui stimule le centre cardio-accélérateur. On assiste alors à l’augmentation du tonus sympathique et à l’inhibition du centre cardiomodérateur, qui se traduit par la diminution du tonus parasympathique.
La médullosurrénale subit également une stimulation et libère de l’adrénaline et de la noradrénaline. La tension artérielle augmente en réponse à la vasoconstriction et à l’accroissement de la fréquence et du débit cardiaques ainsi que de la force contractile du coeur.
2) Augmentation de la tension artérielle
En présence d’une augmentation de la tension artérielle, le nombre de messages provenant des barorécepteurs s’accroît, ce qui stimule le centre cardio-modérateur et inhibe le centre cardio-accélérateur.
Il s’ensuit donc une diminution de la fréquence cardiaque et de la force contractile, ainsi qu’une vasodilatation.
Système nerveux sympathique
Les fibres nerveuses sympathiques émergent du centre cardio-accélérateur du bulbe rachidien. Elles sont habituellement de type adrénergique* et libèrent donc de l’adrénaline (épinéphrine) et de la noradrénaline (norépinéphrine).
La stimulation du système nerveux sympathique détermine la dilatation ou la contraction des fibres musculaires des parois des vaisseaux sanguins. La stimulation des nerfs sympathiques accélère la fréquence cardiaque et augmente la force contractile du coeur, d’où la hausse du débit cardiaque.
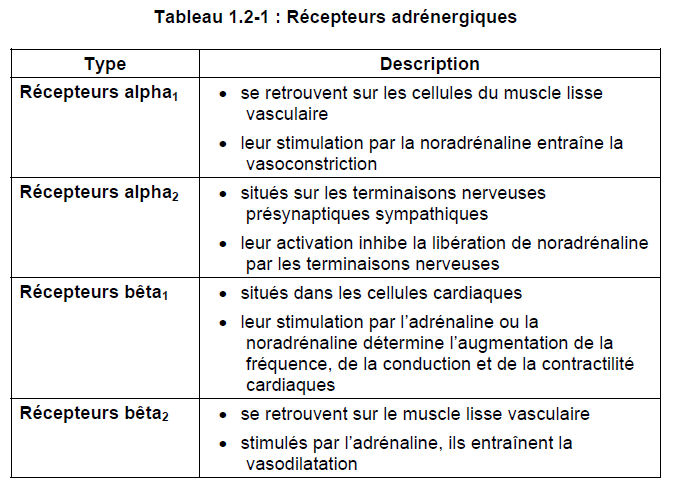
Le nombre et le type de récepteurs adrénergiques diffèrent d’un tissu à l’autre. Les récepteurs adrénergiques sont de deux types : les récepteurs alpha et bêta. On distingue de plus les récepteurs alpha1 et alpha2 ainsi que les récepteurs bêta1 et bêta2.
Système nerveux parasympathique
Les neurones parasympathiques émergent du centre cardio-modérateur situé dans le bulbe rachidien du cerveau.
La stimulation de ces neurones entraîne la libération d’acétylcholine (ACh)*, substance qui ralentit la fréquence cardiaque.
De plus, on constate une diminution de la conduction des impulsions électriques dans le coeur et de la force contractile de ce dernier (effet inotrope* négatif).
Les nerfs parasympathiques ont peu ou pas d’effet sur les vaisseaux sanguins.
Résumé — Chapitre 2 : Anatomie et physiologie des vaisseaux sanguins
Les trois principaux types de vaisseaux sanguins sont les artères, les veines et les capillaires. Ils se distinguent les uns des autres par leur diamètre, l’épaisseur de leur paroi et la quantité relative de tissus endothélial, élastique, musculaire lisse et conjonctif qu’ils comportent. Les artères peuvent se distendre lorsque le coeur pompe le sang, permettant ainsi la circulation constante de ce dernier. Les veines comptent des valvules qui contribuent à ramener le sang vers le coeur. La paroi des capillaires est constituée d’un endothélium (formé d’une seule couche de cellules). La diffusion des nutriments et des déchets à travers la paroi des capillaires est ainsi facilitée.
La vasodilatation et la vasoconstriction des vaisseaux permettent la régulation du volume de sang transportée.
La tension artérielle est la force exercée par le sang sur la paroi des vaisseaux sanguins. La tension artérielle est déterminée par rapport au débit cardiaque (DC) et à la résistance vasculaire périphérique. Le débit cardiaque est fonction de la fréquence cardiaque (FC) et du débit systolique (DS). La résistance périphérique est déterminée par le calibre des vaisseaux sanguins, leur élasticité et la viscosité du sang.
La régulation de la tension artérielle est également le fait de certaines hormones, l’adrénaline et la noradrénaline, de l’axe rénine-angiotensine-aldostérone, du sodium sérique et du centre vasomoteur situé dans le bulbe rachidien. Ce centre nerveux reçoit les messages des barorécepteurs que l’on retrouve dans l’aorte, les carotides, les oreillettes, le ventricule et les vaisseaux pulmonaires, ainsi que les messages qui proviennent de l’hypothalamus.
La stimulation des neurones sympathiques entraîne la dilatation ou la contraction des fibres musculaires de la paroi des vaisseaux sanguins. Dans le coeur, la stimulation des nerfs sympathiques accélère la fréquence cardiaque et augmente la force contractile du coeur, d’où une hausse du débit cardiaque. Les nerfs sympathiques ont généralement des propriétés adrénergiques et libèrent de la noradrénaline (norépinéphrine) et de l’adrénaline (épinéphrine). Les récepteurs alpha1-adrénergiques situés sur les cellules du muscle lisse vasculaire causent une vasoconstriction lorsqu’ils sont stimulés par la noradrénaline. Les récepteurs alpha2-adrénergiques situés sur les terminaisons nerveuses présynaptiques sympathiques inhibent la libération de noradrénaline lorsqu’ils sont activés. Les récepteurs bêta1 situés dans les cellules cardiaques déterminent une augmentation de la fréquence, de la conduction et de la contractilité cardiaques lorsqu’ils sont stimulés par l’adrénaline. Les récepteurs bêta2 sur le muscle lisse vasculaire provoquent une vasodilatation lorsqu’ils sont stimulés par l’adrénaline.
Les neurones parasympathiques libèrent de l’acétylcholine, substance qui ralentit la fréquence cardiaque, diminue la conduction des impulsions électriques dans le coeur et la force de contraction de ce dernier. Les neurones parasympathiques ont peu ou pas d’effet sur les vaisseaux sanguins.
Autoévaluation — Chapitre 2 : Anatomie et physiologie des vaisseaux sanguins
1.
Appariez la fonction de la colonne A au vaisseau sanguin correspondant de la colonne B.

2.
Les _________ sont les vaisseaux sanguins qui ont la plus grande élasticité.
3.
Les _________________________ sont les vaisseaux sanguins qui véhiculent le sang des poumons au coeur.
4.
La grande circulation assure le transport du sang à tous les tissus de l’organisme, à l’exception des poumons.
a) vrai
b) faux
5.
On appelle ____________________ l’augmentation du calibre d’un vaisseau sanguin.
6.
Définissez la tension artérielle.
_________________________
_________________________
_________________________
7.
Appariez la définition de la colonne A au terme correspondant de la colonne B.

8.
L’élévation de la fréquence cardiaque entraîne l’augmentation du débit cardiaque.
a) vrai
b) faux
9.
La vasodilatation des artères augmente la résistance vasculaire périphérique.
a) vrai
b) faux
10.
Les _______________ sont des récepteurs sensibles à l’étirement des parois où ils sont fixés et qui transmettent au bulbe rachidien des messages sur le degré de pression exercée par le sang sur les parois des vaisseaux sanguins.
11.
Le muscle lisse vasculaire renferme à la fois des récepteurs alpha1 et des récepteurs bêta2. Les récepteurs alpha1 sont stimulés par ______________________ et entraînent ______________________. Les récepteurs bêta2 sont stimulés par ______________________ et entraînent ______________________.
Corrigé de l’autoévaluation — Chapitre 2 : Anatomie et physiologie des vaisseaux sanguins
1.
1) c. capillaires
2) b. veines
3) a. artères
2.
artères
3.
veines pulmonaires
4.
a) vrai
5.
vasodilatation
6.
La tension artérielle est la force exercée par le sang sur les parois des vaisseaux sanguins.
7.
1) d. fréquence cardiaque
2) a. débit cardiaque
3) c. volume systolique
4) b. résistance vasculaire périphérique
8.
a) vrai
9.
b) faux
L’augmentation du calibre d’un vaisseau sanguin abaisse la résistance à l’écoulement du sang dans ce vaisseau.
10.
barorécepteurs
11.
la noradrénaline
la vasoconstriction
l’adrénaline
la vasodilatation
Chapitre 3 : Anatomie et physiologie du coeur
Objectifs d’apprentissage
Après la lecture de ce chapitre, vous devriez être en mesure d’atteindre les objectifs suivants :
- Décrire la structure du coeur.
- Décrire le trajet du sang dans les cavités du coeur.
- Expliquer le rôle des artères coronaires.
- Expliquer le rôle du muscle cardiaque.
- Décrire le trajet des impulsions électriques dans le muscle cardiaque.
- Décrire les facteurs intervenant dans la production d’un potentiel d’action.
- Décrire les quatre phases du cycle cardiaque.
- Faire la distinction entre la tension systolique, la tension diastolique et la tension différentielle.
- Expliquer l’effet de la précharge et de la postcharge sur le débit systolique.
- Énoncer la loi de Starling.
- Décrire l’effet des systèmes nerveux sympathique et parasympathique, de la température du corps, du sodium, du potassium et du calcium sur la fréquence cardiaque.
Structure du coeur
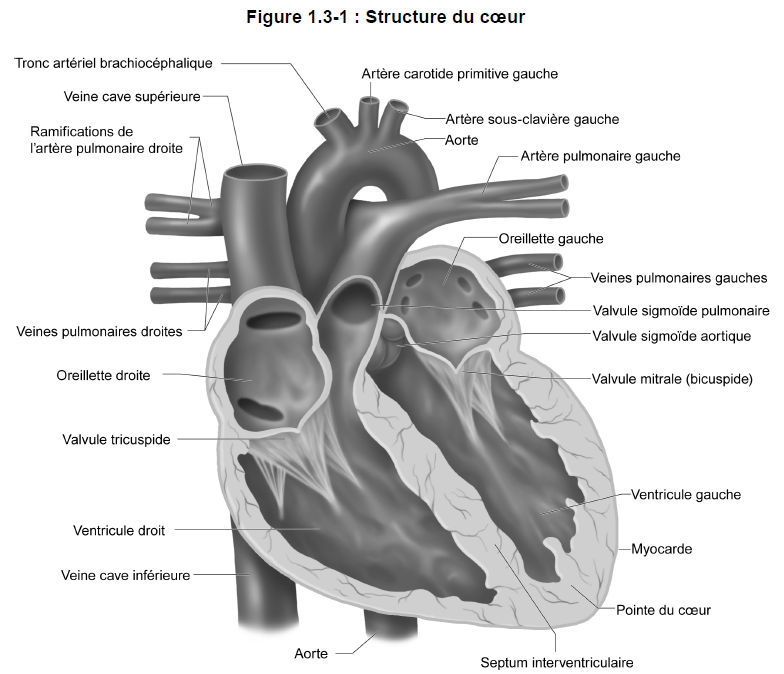
Le coeur est un organe musculaire creux qui assure, par ses contractions rythmées, la circulation sanguine dans les vaisseaux. Il est situé entre les poumons dans une région appelée médiastin. Le coeur, qui a à peu près la même taille qu’un poing fermé, a la forme d’un cône tronqué.
Les structures anatomiques du coeur se divisent en six groupes :
- l’enveloppe membraneuse (péricarde*);
- la tunique musculaire (myocarde*);
- les cavités du coeur;
- les valvules cardiaques;
- les artères coronaires;
- les voies de conduction électrique (système cardionecteur).
La figure 1.3-1 présente une coupe transversale du coeur et des principaux vaisseaux sanguins.
Péricarde
Le péricarde (appelé également sac péricardique) est une membrane qui enveloppe le coeur et le maintient en place. Le péricarde maintient le coeur en place tout en lui permettant de se contracter.
L’intérieur du sac péricardique est rempli d’un liquide qui empêche la friction entre les membranes au moment de la contraction du coeur.
Myocarde
La paroi du coeur est constituée de trois structures :
- épicarde — feuillet séreux le plus externe situé directement sous le péricarde;
- myocarde — tunique la plus épaisse, constituée de muscle;
- endocarde — mince tunique interne du coeur.
Il est possible de distinguer deux sections du myocarde, le sous-endocarde et le sous-épicarde, ainsi nommés selon la proximité de chaque portion du myocarde par rapport à l’endocarde et à l’épicarde.
Cavités du coeur
Le coeur est divisé en deux. Chaque côté est composé de deux chambres ou cavités − les oreillettes et les ventricules. Chaque cavité joue le rôle d’une pompe dont la fonction est de faire circuler le sang.
1) Oreillettes
Les deux cavités supérieures sont les oreillettes droite et gauche. La paroi qui sépare les deux oreillettes est la cloison* (ou septum) interauriculaire. Les oreillettes portent parfois le nom d’atrium.
La paroi musculaire des oreillettes est relativement mince, étant donné que ces dernières ne doivent pomper le sang que dans les ventricules.
2) Ventricules
Les deux cavités inférieures, les ventricules droit et gauche, sont séparées par la cloison (ou septum) interventriculaire.
La paroi musculaire des ventricules est plus épaisse que celle des oreillettes. La paroi du ventricule gauche est la plus épaisse, le ventricule gauche devant en effet chasser le sang vers toutes les parties de l’organisme, à l’exception des poumons. Le ventricule droit envoie quant à lui le sang dans les poumons.
Valvules cardiaques
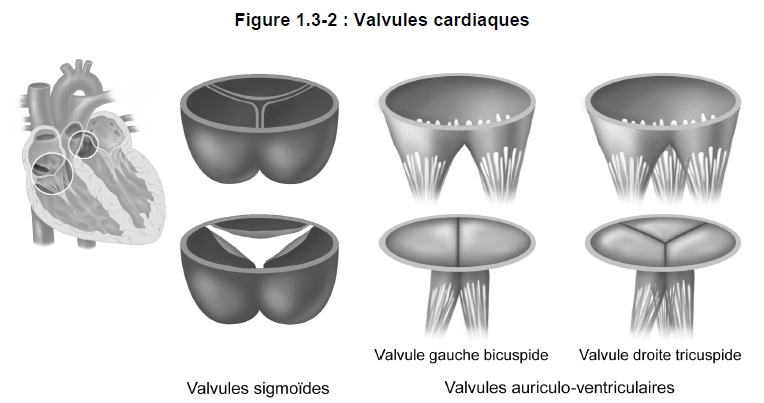
Quatre valvules cardiaques permettent aux cavités du coeur de pomper le sang de façon coordonnée et indépendante. Chacune permet l’écoulement du sang dans une seule direction, empêchant ainsi le sang de refluer et assurant la progression du sang vers l’avant.
1) Valvules auriculo-ventriculaires (AV)
Les valvules auriculo-ventriculaires (AV) sont situées entre les oreillettes et les ventricules. Lorsque les ventricules se contractent, la valvule empêche le sang dans les ventricules de refluer vers les oreillettes.
De fins cordages tendineux sont attachés aux valvules. Ils retiennent les valvules pour ne pas qu’elles retournent dans l’oreillette sous la pression, ce qui empêche ainsi le reflux du sang.
La valvule AV située entre l’oreillette droite et le ventricule droit est la valvule tricuspide (ou valvule AV droite); elle est appelée ainsi parce qu’elle est formée de trois valves.
La valvule AV située entre l’oreillette gauche et le ventricule gauche s’appelle la valvule bicuspide ou valvule mitrale. La valvule mitrale est formée de deux valves.
2) Valvules sigmoïdes
Deux valvules sont situées dans l’ouverture des deux artères principales qui s’abouchent aux deux ventricules du coeur. Les valvules sigmoïdes ressemblent à une demi-lune et sont constituées de trois valves en forme de poche. Elles empêchent le sang de refluer dans les ventricules. La pression exercée par le sang aplatit les trois poches souples de la valvule contre la paroi de l’artère, laissant passer le sang pendant la contraction cardiaque. Lorsque le muscle cardiaque se relâche, le sang reflue vers le ventricule et remplit les poches de la valvule qui se ferme.
La valvule sigmoïde pulmonaire est située dans l’ouverture qui se trouve entre l’artère pulmonaire et le ventricule droit.
La valvule sigmoïde aortique est située dans l’ouverture qui se trouve entre le ventricule gauche et l’aorte.
Saviez-vous que…
Les bruits du coeur sont émis par la fermeture des valvules cardiaques.
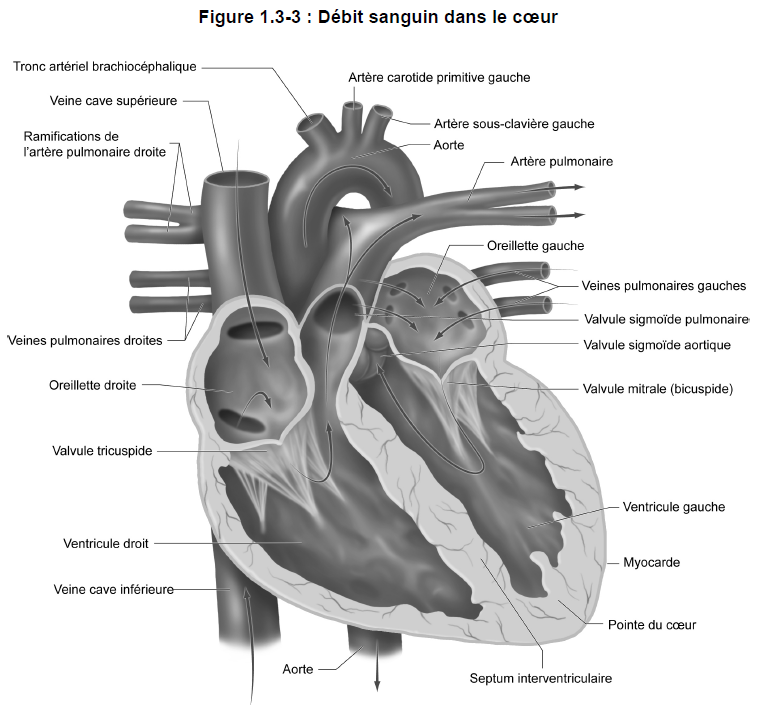
Circulation sanguine dans le coeur
1) De tout l’organisme à l’oreillette droite
L’oreillette droite reçoit le sang de tout l’organisme, à l’exception des poumons, par l’intermédiaire de trois veines :
- la veine cave supérieure — recueille le sang veineux de la partie supérieure de l’organisme;
- la veine cave inférieure — recueille le sang veineux de la partie inférieure de l’organisme;
- le sinus coronaire — véhicule le sang provenant des vaisseaux qui irriguent le muscle cardiaque lui-même (artères coronaires) jusqu’à l’oreillette droite.
Le sang quitte l’oreillette droite par la valvule tricuspide et se jette dans le ventricule droit.
2) Du ventricule droit aux poumons
Le sang est alors chassé hors du ventricule droit dans l’artère pulmonaire. Cette dernière se divise en deux artères, les artères pulmonaires droite et gauche, qui véhiculent le sang jusqu’aux poumons. Pendant son passage dans les poumons, le sang se libère de son gaz carbonique et absorbe l’oxygène.
3) Des poumons à l’oreillette gauche
Le sang oxygéné provenant des poumons retourne au coeur en empruntant les quatre veines pulmonaires qui se jettent dans l’oreillette gauche.
Le sang passe de l’oreillette gauche au ventricule gauche en traversant la valvule mitrale.
4) Du ventricule gauche à tout l’organisme
Depuis le ventricule gauche, le sang est pompé hors du coeur dans l’aorte ascendante. Le sang peut maintenant être distribué à tous les organes et tissus de l’organisme, à l’exception des poumons.
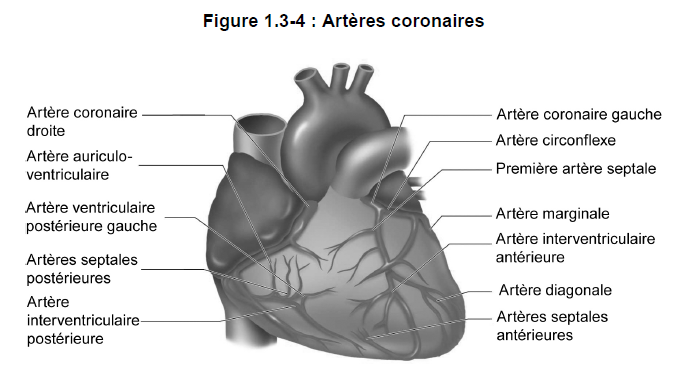
Artères coronaires
Le tissu cardiaque est doté de son propre réseau de vaisseaux sanguins qui lui apporte des nutriments et de l’oxygène et qui le débarrasse des déchets et du gaz carbonique. L’irrigation sanguine du coeur provient de deux ramifications de l’aorte : l’artère coronaire gauche et l’artère coronaire droite (figure 1.3-4).
Par la position des artères coronaires, le coeur est le premier organe à recevoir le sang oxygéné. L’artère coronaire gauche irrigue le côté gauche du coeur (coeur gauche) et la portion antérieure de la cloison, tandis que l’artère coronaire droite irrigue le côté droit du coeur (coeur droit) et la portion postérieure de la cloison.
Les deux artères se divisent en de nombreuses petites branches toutes liées entre elles. Ces communications servent de filet de sûreté en cas d’occlusion d’une artère. Grâce à ce réseau d’irrigation très développé, chaque cellule cardiaque est située très près d’un capillaire.
Le sang des vaisseaux coronaires est drainé principalement par un gros tronc veineux, le sinus coronaire, qui se jette dans l’oreillette droite. Par ailleurs, les veines cardiaques antérieures s’abouchent indépendamment à l’oreillette droite.
Saviez-vous que…
L’occlusion des artères coronaires est une cause courante de morbidité ou de mort subite en raison d’un apport insuffisant d’oxygène dans certaines régions du myocarde. L’obstruction de l’afflux sanguin entraîne une ischémie myocardique.
Muscle cardiaque
Le coeur renferme deux types de fibres musculaires : les fibres musculaires du myocarde et les fibres musculaires spécialisées du système cardionecteur.
Le myocarde se contracte pour pomper le sang. Les parois des oreillettes et des ventricules sont formées de couches de muscle cardiaque qui se contractent sous l’effet d’une stimulation. Les fibres musculaires qui se contractent participent au cycle cardiaque*.
Le système cardionecteur est composé de réseaux ramifiés qui permettent aux impulsions électriques de se propager facilement aux fibres adjacentes, ce qui donne lieu à la contraction coordonnée des fibres cardiaques.
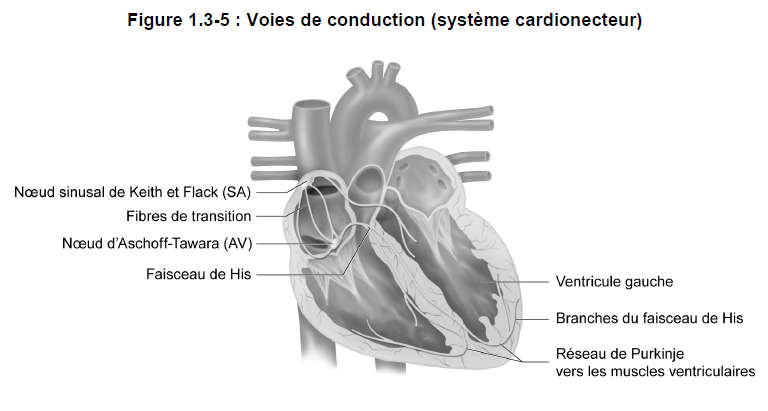
Voies de conduction − Composantes
Les fibres musculaires spécialisées du coeur qui sont chargées de la conduction des impulsions, ou stimuli, électriques forment un réseau connu sous le nom de voies de conduction* du coeur (système cardionecteur) (figure 1.3-5). La plupart des cellules cardionectrices se dépolarisent spontanément. Ces tissus spécialisés ont pour fonction de produire et de propager des impulsions électriques qui, à leur tour, déclenchent et coordonnent les contractions du muscle cardiaque.
Voici les quatre principaux éléments du système cardionecteur :
- noeud sinusal de Keith et Flack* (noeud SA);
- noeud d’Aschoff-Tawara* (noeud AV);
- faisceau de His*;
- réseau de Purkinje*.
1) Noeud sinusal de Keith et Flack
Le noeud sinusal de Keith et Flack (appelé également noeud sino-auriculaire ou noeud SA) est un amas de tissu spécialisé situé dans la paroi postérieure de l’oreillette droite, à proximité de l’orifice de la veine cave supérieure. Puisque les impulsions électriques proviennent généralement du noeud sinusal, il porte également le nom de centre rythmogène ou « pacemaker *». Il s’agit du stimulateur cardiaque dominant.
2) Noeud d’Aschoff-Tawara
Le noeud d’Aschoff-Tawara (appelé également noeud auriculo-ventriculaire ou noeud AV) est un amas de tissu spécialisé situé au niveau du plancher de l’oreillette droite très près de la cloison qui sépare les deux ventricules cardiaques (cloison interventriculaire). Le noeud auriculo-ventriculaire reçoit les impulsions électriques qui se propagent dans l’oreillette droite et transmet celles-ci au tissu électrique des ventricules. L’influx progresse plus lentement.
3) Faisceau de His
Le faisceau de His est un amas de fibres qui relie le noeud d’Aschoff-Tawara à la cloison interventriculaire. Le faisceau de His reçoit les impulsions électriques relayées par le noeud AV et les transmet aux ventricules.
4) Réseau de Purkinje
Le faisceau de His se divise en deux branches secondaires, situées respectivement à la gauche et à la droite de la cloison interventriculaire. Les branches droite et gauche se divisent en de nombreuses ramifications formant le réseau de Purkinje, qui propage ses fibres de conduction spécialisées dans les parois ventriculaires gauche et droite.
Saviez-vous que…
L’arythmie désigne toute perturbation de la production ou de la conduction normale des impulsions électriques dans le tissu cardiaque. Les effets de l’arythmie sur la fonction cardiaque peuvent varier des palpitations mineures à l’arrêt cardiaque, selon le type d’arythmie.
Voies de conduction − Potentiel d’action
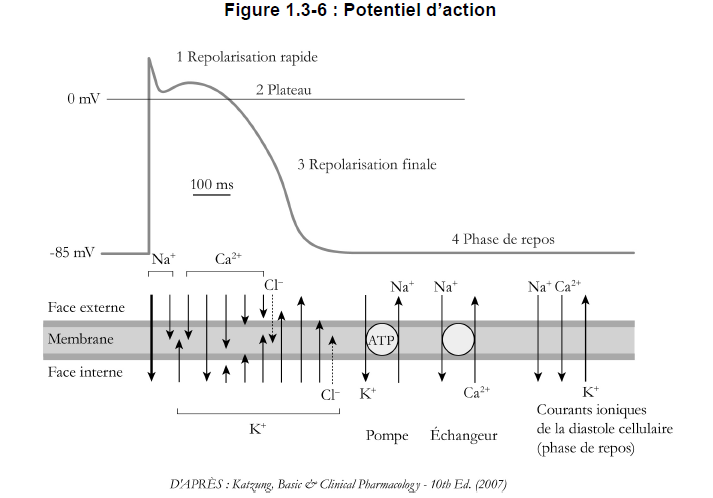
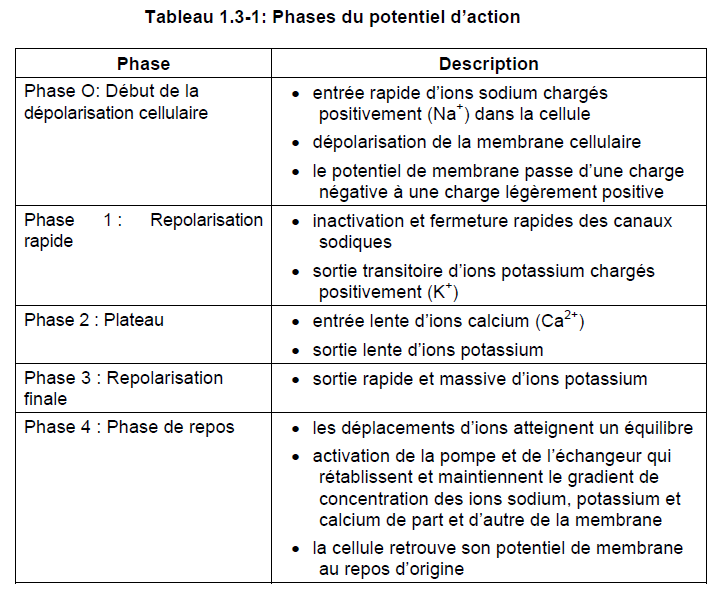
L’activité électrique du coeur est déclenchée par des potentiels d’action*. Le potentiel de membrane au repos des cellules cardiaques varie de –70 à –90 mV. En d’autres termes, la face interne de la membrane cellulaire est négative et la face externe, positive. La figure 1.3-6 illustre les changements de la perméabilité de la membrane aux ions et les mécanismes de transport qui interviennent durant un potentiel d’action et la phase diastolique qui s’ensuit. Les courants transmembranaires entrants (dépolarisants) sont représentés par des flèches pointant vers le bas et les courants transmembranaires sortants (repolarisants), par des flèches pointant vers le haut. Les flux de chlore produisent des courants transmembranaires entrants et sortants pendant le potentiel d’action cardiaque. Le potentiel d’action des cellules peut être décomposé en cinq phases.
Voies de conduction − Période réfractaire absolue
Les cellules cardiaques sont soumises à une période réfractaire absolue* pendant laquelle un second potentiel d’action n’est pas en mesure d’exciter de nouveau la région du tissu cardiaque. La durée de cette période est fonction de la vitesse de repolarisation de la membrane cellulaire. Pendant la période réfractaire relative, le tissu peut être excité s’il est soumis à un stimulus plus puissant que la normale.
Voies de conduction − Automatisme
Les voies de conduction électrique du coeur stimulent la propagation d’impulsions électriques et coordonnées qui déclenchent les contractions rythmées des oreillettes et des ventricules. Certaines cellules spécialisées du coeur, autoexcitables, atteignent lentement un seuil de potentiel; c’est ce qu’on appelle l’automatisme*. Les cellules capables de se dépolariser spontanément sont appelées cellules pacemaker (cellules régulatrices du rythme cardiaque) du coeur.
Le noeud sinusal de Keith et Flack se dépolarise spontanément à une fréquence de 60 à 100 fois par minute. Le faisceau de His a une fréquence de dépolarisation plus lente (de 40 à 60 dépolarisations par minute). Le réseau de Purkinje se dépolarise spontanément à une fréquence de 25 à 40 fois par minute. Étant donné qu’il possède la fréquence de dépolarisation spontanée la plus élevée, le noeud sinusal de Keith et Flack supplante l’activité des autres cellules pacemaker et assure la régulation de la fréquence de contraction de tout le coeur.
Voies de conduction − Impulsion électrique
Une fois que l’impulsion a pris naissance dans le noeud sinusal de Keith et Flack, elle se propage dans le tissu auriculaire et détermine la contraction de l’oreillette (figure 1.3-5).
Par la suite, l’impulsion atteint le noeud d’Aschoff-Tawara qui est responsable de la régulation de la conduction des impulsions vers le ventricule. La conduction est ralentie dans le noeud d’Aschoff-Tawara pour donner suffisamment de temps aux oreillettes de déverser leur contenu dans les ventricules.
À partir du noeud d’Aschoff-Tawara, l’impulsion continue de suivre le faisceau de His, se propage dans les branches droite et gauche jusqu’au réseau de Purkinje pour atteindre finalement les fibres musculaires ventriculaires.
Au fur et à mesure de son déplacement dans les voies de conduction ventriculaires, l’impulsion se propage presque instantanément à la surface interne des muscles ventriculaires. C’est ainsi que les ventricules se contractent à l’unisson en réponse à la stimulation (ou excitation) électrique.
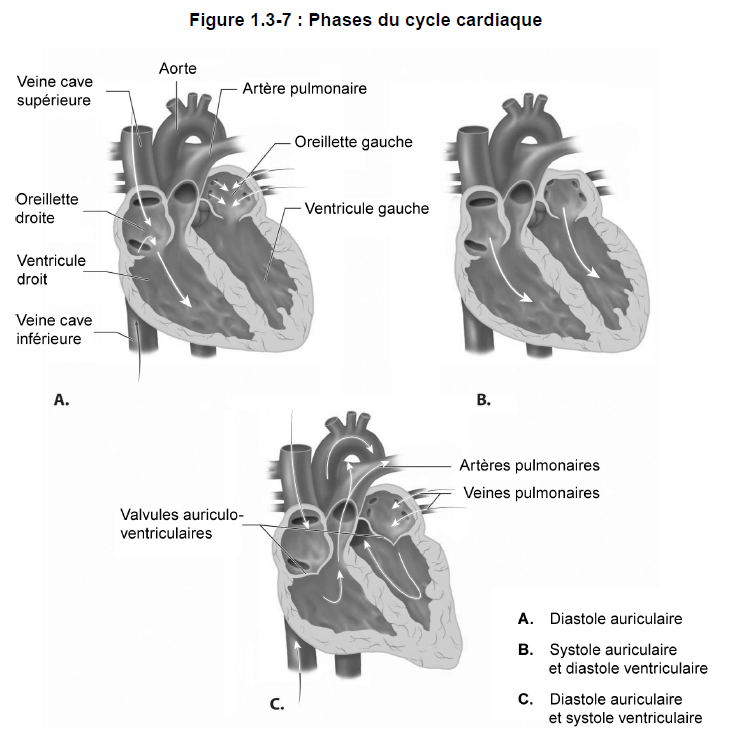
Cycle cardiaque − Quatre phases
Les phénomènes mécaniques d’un battement cardiaque complet sont connus sous le terme de cycle cardiaque (ou révolution cardiaque). Le cycle cardiaque comprend quatre phases :
- diastole* auriculaire –
phase de relaxation des deux oreillettes; - systole* auriculaire –
phase de contraction des deux oreillettes; - diastole ventriculaire –
phase de relaxation des deux ventricules; - systole ventriculaire –
phase de contraction des deux ventricules.
Dans le coeur, le sang s’écoule d’une région de pression élevée vers une région de moindre pression (figure 1.3-7).
1) Diastole auriculaire
Pendant la diastole auriculaire droite, l’oreillette droite reçoit le sang pauvre en oxygène des veines caves supérieure et inférieure et du sinus coronaire. Presque au même moment, durant la diastole auriculaire gauche, l’oreillette gauche reçoit le sang oxygéné des quatre veines pulmonaires.
2) Systole auriculaire
La pression intra-auriculaire s’élève à mesure que l’oreillette se remplit. La stimulation électrique occasionne ensuite la contraction des oreillettes. La force de contraction entraîne l’ouverture des valvules auriculo-ventriculaires et le sang est alors éjecté dans les ventricules, où la pression est moindre. La fermeture des valvules sigmoïdes a également lieu à ce moment.
3) Diastole ventriculaire
Lorsque les oreillettes se contractent, une importante quantité de sang est chassée dans les ventricules. L’étirement des fibres musculaires ventriculaires pendant la diastole (phase de remplissage) fait augmenter la pression dans les ventricules. L’écoulement du sang dans les vaisseaux coronaires survient principalement au moment de la diastole ventriculaire.
4) Systole ventriculaire
Les ventricules subissent alors une stimulation. Au début de la contraction, la pression s’accroît encore davantage. La pression augmente à mesure que les ventricules continuent de se contracter jusqu’à ce qu’elle dépasse celle des vaisseaux pulmonaires et aortiques. Les valvules sigmoïdes s’ouvrent sous l’effet de cette pression, et le sang est chassé des ventricules. Les valvules auriculo-ventriculaires sont fermées durant la systole ventriculaire.
Le ventricule droit pompe le sang pauvre en oxygène dans l’artère pulmonaire. Le ventricule gauche chasse le sang oxygéné dans l’aorte.
La pression intraventriculaire chute lorsque le sang est expulsé. La pression du réseau artériel force la fermeture des valvules sigmoïdes pour empêcher le sang de refluer dans les ventricules. Les oreillettes et les ventricules se relâchent (diastole), et le cycle (révolution) recommence.
Saviez-vous que…
Le coeur bat plus de 100 000 fois par jour, soit 35 millions de fois par an. Sa pompe s’actionne plus de 2,5 milliards de fois sur une durée de vie moyenne.
Cycle cardiaque et tension artérielle
Comme nous l’avons vu plus tôt, la tension artérielle se définit par la force que le sang exerce contre la paroi des vaisseaux. Elle est mesurée en millimètres de mercure (mm Hg).
La tension artérielle varie selon la quantité de sang pompée par le coeur (débit cardiaque) et la résistance opposée par les vaisseaux sanguins (résistance vasculaire périphérique totale).
Le pic de la tension artérielle survenant pendant la systole s’appelle la tension artérielle systolique (TAS)*. La tension artérielle systolique normale s’échelonne de 100 à 140 mm Hg.
La tension artérielle atteint sa valeur minimale au cours de la diastole. La tension artérielle diastolique (TAD)* se situe normalement entre 60 et 90 mm Hg.
On exprime habituellement la tension artérielle en tant que tension artérielle systolique sur tension artérielle diastolique, par exemple une tension de 120/80 signifie que la tension artérielle systolique est de 120 mm Hg et que la tension artérielle diastolique est de 80 mm Hg. La tension artérielle peut subir des variations considérables en l’espace de 24 heures et d’une journée à l’autre.
L’écart entre la tension artérielle systolique et la tension artérielle diastolique est appelé tension artérielle différentielle.
Débit systolique
Le débit systolique (DS) correspond à la quantité de sang expulsée à chaque systole par le ventricule gauche. Chez l’adulte sain, le débit systolique au repos est d’environ 70 mL.
Débit cardiaque
Comme on l’a déjà expliqué, le débit cardiaque est la quantité de sang expulsée par le ventricule gauche en une minute. Sa valeur moyenne est normalement de 5,25 L par minute.
Le débit cardiaque (DC), aussi appelé index cardiaque, correspond au produit du débit systolique (DS) par la fréquence cardiaque (FC), soit le nombre de battements par minute.
![]()
Le débit cardiaque est fonction des demandes de l’organisme. En effet, pour répondre à ces demandes, le coeur ajuste le débit systolique, la fréquence cardiaque ou les deux (figure 1.3-8).
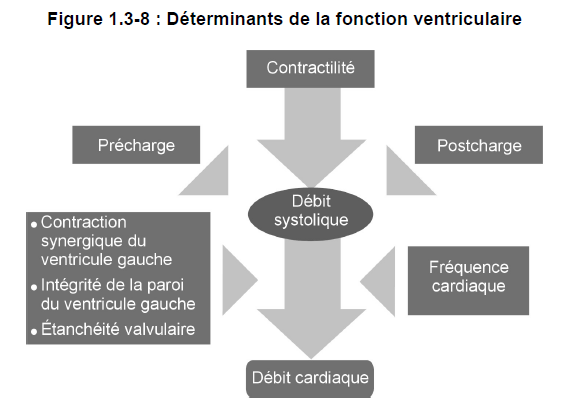
Débit cardiaque − Déterminants du débit systolique
Le débit systolique dépend des propriétés mécaniques du coeur, c’est-à-dire de la longueur des fibres myocardiques, de la charge et de la contractilité.
1) Loi de Starling
Dans le muscle cardiaque, la force de contraction musculaire dépend de la longueur de la fibre myocardique avant la contraction. Cette loi physiologique, connue sous le nom de loi de Starling*, exprime la relation entre le remplissage et la force de contraction du coeur.
Ainsi, l’augmentation du remplissage diastolique détermine l’allongement des fibres musculaires, ce qui accroît la force de la contraction du muscle cardiaque.
L’augmentation du volume de sang dans le ventricule occasionne l’élongation des fibres myocardiques, ce qui déclenche une plus grande force contractile pour chasser le volume de sang en excès. On constate alors une augmentation du DS et du DC. Cependant, l’étirement excessif des fibres musculaires diminue la force des contractions myocardiques, entraînant l’insuffisance cardiaque.
2) Précharge
On appelle volume télédiastolique (VTD)* la quantité de sang entrant dans les ventricules à la fin de la diastole. Le volume télédiastolique est déterminé par la durée de la diastole et la pression veineuse.
La pression finale produite par le volume télédiastolique est également appelée précharge*. Si le volume de sang contenu dans les ventricules est peu élevé, la précharge est faible.
Le volume télésystolique (VTS)* est la quantité de sang qui reste dans le ventricule après la systole. Ce volume est fonction de la force de contraction et de la pression artérielle.
3) Postcharge
La charge que le myocarde doit déplacer quand il commence sa contraction, ou postcharge*, a également un effet sur le débit systolique. La postcharge est fonction de la pression dans les artères, aussi appelée résistance vasculaire périphérique. La résistance vasculaire périphérique est la résistance opposée à l’écoulement du sang par les vaisseaux sanguins périphériques. La vasoconstriction fait augmenter la résistance vasculaire périphérique, ce qui accroît la postcharge. L’augmentation de la postcharge entraîne l’accroissement du travail cardiaque et la diminution du débit systolique.
Saviez-vous que…
Le VTD correspond au volume de sang présent dans le ventricule juste avant le début de la contraction cardiaque. La mesure du VTD permet d’évaluer le remplissage cardiaque entre les battements, c.-à-d. la fonction diastolique. Le VTS représente le volume de sang qui reste dans le ventricule à la fin de la phase d’éjection cardiaque, juste avant le début de la relaxation ventriculaire. La mesure du VTS permet d’évaluer si le vidage cardiaque, c.-à-d. la fonction systolique, est adéquat.
Débit cardiaque − Déterminants de la fréquence cardiaque
La fréquence cardiaque dépend de la stimulation du système nerveux autonome (SNA) et de nombreux facteurs chimiques.
1) SNA
Les nerfs sympathiques font augmenter la fréquence cardiaque, tandis que les nerfs parasympathiques la diminuent.
2) Température corporelle
La température corporelle peut influer sur la conduction cardiaque. L’augmentation de la température stimule le noeud sinusal de Keith et Flack, d’où une accélération de la fréquence cardiaque.
3) Sodium, potassium et calcium
Des variations marquées des taux de sodium, de potassium et de calcium dans l’organisme ont également des effets sur l’activité électrique du coeur.
Des diminutions importantes des taux sériques de sodium (hyponatrémie*) et de potassium (hypokaliémie*) auront des conséquences directes sur la configuration du potentiel d’action et le potentiel de membrane au repos. Ce phénomène peut provoquer des arythmies*.
L’augmentation des taux de potassium (hyperkaliémie*) peut également donner lieu à des arythmies parce qu’elle facilite la dépolarisation.
L’augmentation des taux sériques de calcium (hypercalcémie*) fait augmenter la force de contraction parce que les fibres musculaires disposent d’une plus grande quantité de calcium.
Résumé – Chapitre 3 : Anatomie et physiologie du coeur
Le coeur est divisé en quatre cavités, deux oreillettes et deux ventricules, qui jouent le rôle d’une pompe. D’une part, les oreillettes chassent le sang dans les ventricules. D’autre part, la contraction des ventricules fournit la force nécessaire pour propulser le sang vers les poumons et le reste de l’organisme. Quatre valvules cardiaques permettent l’écoulement du sang dans une seule direction. Les cavités peuvent ainsi pomper le sang de façon coordonnée et indépendante. Finalement, les artères coronaires qui proviennent de l’aorte irriguent le tissu cardiaque.
Les voies de conduction électrique du coeur produisent et propagent des impulsions électriques qui, à leur tour, déterminent et coordonnent la coordination des contractions des oreillettes et des ventricules. L’activité électrique du coeur est déclenchée par des potentiels d’action. La dépolarisation des cellules cardiaques se déroule en cinq phases. Les cellules pacemaker du noeud sinusal de Keith et Flack (SA) sont normalement responsables de la régulation de la fréquence de l’activité électrique du coeur. Le potentiel d’action prend naissance dans le noeud sinusal de Keith et Flack, se propage dans les oreillettes et le noeud d’Aschoff-Tawara (AV), continue de suivre le faisceau de His, atteint finalement le réseau de Purkinje et gagne le muscle ventriculaire.
Le cycle cardiaque est le processus par lequel le sang est chassé du coeur sous l’effet de la coordination de la contraction et de la relaxation auriculaires et ventriculaires. Le coeur maintient un débit cardiaque adéquat en faisant varier la fréquence cardiaque ainsi que d’autres facteurs qui agissent sur le débit systolique. Selon la loi de Starling, le myocarde peut faire varier le débit cardiaque en fonction du remplissage diastolique ou de l’élongation des fibres musculaires de la paroi du myocarde. Le travail cardiaque peut être décrit par la précharge et la postcharge. Ces charges sont, respectivement, l’apport sanguin au coeur et la résistance opposée à l’éjection du sang par le coeur. L’augmentation de la charge accroîtra le travail cardiaque.
La fréquence cardiaque dépend entre autres de la stimulation sympathique ou parasympathique, et de la température corporelle. Des désordres électrolytiques tels que l’hyper ou l’hypokaliémie ou l’hyponatrémie peuvent entraîner des arythmies cardiaques.
Autoévaluation — Chapitre 3 : Anatomie et physiologie du coeur
1.
Le ______________________ est la membrane qui entoure le coeur.
2.
Le ____________________ est un autre nom que l’on donne au muscle cardiaque.
3.
Énumérez dans l’ordre toutes les parties du coeur et les principaux vaisseaux sanguins qu’un globule doit traverser de son arrivée dans le coeur par la veine cave inférieure jusqu’à ce qu’il quitte le coeur par l’aorte.
1) veine cave inférieure
2) ____________________________________
3) ____________________________________
4) ____________________________________
5) ____________________________________
6) ____________________________________
7) ____________________________________
8) ____________________________________
9) ____________________________________
10) ___________________________________
11) ____________________________________
12) ____________________________________
13) aorte
4.
Décrivez la trajectoire d’une impulsion électrique dans le muscle cardiaque.
______________________________________
______________________________________
______________________________________
______________________________________
5.
Au cours de son bilan de santé annuel, M. V. a appris que sa tension artérielle était de 130/82.
1) Quelle est la tension diastolique de M. V.?
_______________________________
2) Quelle est la tension diastolique de M. V.?
_______________________________
3) La tension systolique de M. V. se situe-t-elle à l’intérieur de la plage normale?
_______________________________
_______________________________
6.
Appariez les descriptions de la colonne A et les termes de la colonne B.

7.
Comment la précharge influe-t-elle sur le débit systolique?
______________________________________
______________________________________
______________________________________
______________________________________
8.
Comment la postcharge influe-t-elle sur le débit systolique?
______________________________________
______________________________________
______________________________________
______________________________________
9.
Énoncez la loi de Starling.
______________________________________
______________________________________
______________________________________
______________________________________
10.
La fréquence cardiaque augmente en réaction à la stimulation des nerfs
________________________.
11.
Quel effet peut avoir l’augmentation du taux de calcium sur le coeur?
______________________________________
______________________________________
______________________________________
______________________________________
12.
Quelles sont les conséquences si la valvule mitrale s’affaiblit ou est endommagée?
______________________________________
______________________________________
______________________________________
______________________________________
Corrigé de l’autoévaluation — Chapitre 3 : Anatomie et physiologie du coeur
1.
péricarde
2.
myocarde
3.
1) veine cave inférieure
2) oreillette droite
3) valvule tricuspide
4) ventricule droit
5) valvule sigmoïde pulmonaire
6) artère pulmonaire
7) poumons
8) veines pulmonaires
9) oreillette gauche
10) valvule mitrale (valvule bicuspide)
11) ventricule gauche
12) valvule sigmoïde aortique
13) aorte
4.
L’impulsion électrique prend sa source dans le noeud sinusal de Keith et Flack, se propage dans les oreillettes et le noeud d’Aschoff-Tawara, descend dans le faisceau de His, puis rejoint le réseau de Purkinje pour gagner le muscle ventriculaire.
5.
1) 82 mm Hg
2) 130 mm Hg
3) Oui. La plage normale pour la tension artérielle systolique est de 100 à
140 mm Hg.
6.
1) b. cycle cardiaque
2) c. diastole
3) f. systole
4) a. débit systolique
7.
La précharge correspond à la pression produite par le volume de sang reçu par les ventricules au cours de la diastole. Si le volume de sang dans le ventricule gauche est faible, la précharge est faible et donne lieu à un débit systolique peu élevé. Plus la précharge est élevée, plus la pression sur le myocarde est élevée, ce qui a pour effet d’augmenter la contractilité du myocarde et le débit systolique. Ce principe suit la loi de Starling.
8.
La postcharge est la charge ou la résistance que le muscle doit vaincre quand il commence sa contraction. L’augmentation de la postcharge entraîne l’accroissement du travail du coeur et la diminution du débit systolique.
9.
Dans le muscle cardiaque, la force de contraction musculaire dépend de la longueur de la fibre myocardique avant la contraction. L’augmentation du volume de sang dans le ventricule occasionne l’élongation des fibres myocardiques, déclenchant une plus grande force contractile pour chasser un volume de sang plus important.
10.
sympathiques
11.
L’augmentation du taux de calcium augmente la force de contraction cardiaque.
12.
Une valvule mitrale endommagée laisse le sang refluer du ventricule gauche à l’oreillette gauche. Par conséquent, le volume d’éjection systolique du ventricule gauche est diminué au moment de la systole.
Chapitre 4 : Fonction et composition du sang
Objectifs d’apprentissage
Après la lecture de ce chapitre, vous devriez être en mesure d’atteindre les objectifs suivants :
- Énoncer les trois fonctions principales du sang.
- Énoncer la fonction du plasma, des érythrocytes, des leucocytes et des plaquettes.
- Expliquer le rôle des prostaglandines thromboxane A2 et prostacycline dans la formation du clou hémostatique (clou plaquettaire).
- Expliquer le rôle de la thrombine et de la fibrine dans la formation d’un caillot sanguin.
- Expliquer le rôle de la fibrinolyse dans la coagulation.
Fonctions du sang
La circulation sanguine joue trois rôles principaux :
- Transport – assure le transport de l’oxygène, des nutriments, des hormones, des électrolytes et de la chaleur à toutes les cellules vivantes et se charge de débarrasser les cellules de leurs déchets, comme le gaz carbonique et l’urée, et de recueillir le surplus d’eau et de chaleur des cellules.
- Régulation – participe à la régulation de la température corporelle, de la quantité de liquide tissulaire, de l’équilibre acido-basique des liquides organiques et de la coagulation du sang.
- Protection – transporte des cellules qui aident à protéger l’organisme contre les microorganismes vecteurs de maladies. Il renferme de plus des anticorps qui jouent un rôle dans l’immunité.
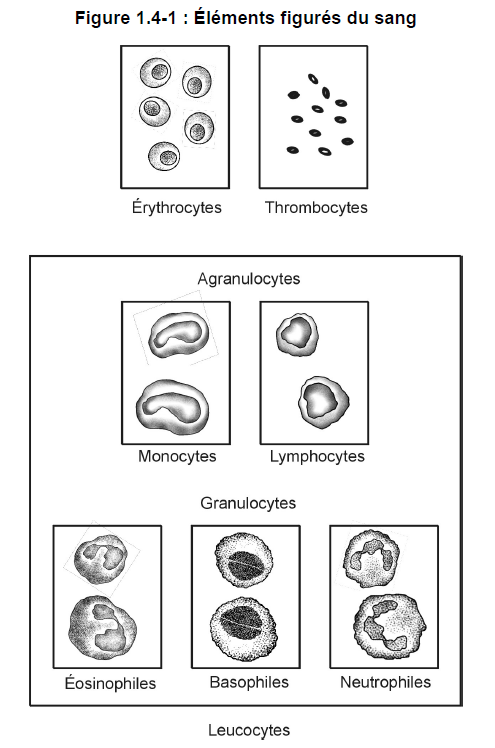
Composition du sang
Le sang est constitué d’une partie liquide appelée plasma* et de cellules.
Au nombre des cellules, on compte :
- les érythrocytes (ou globules rouges ou hématies);
- les leucocytes (ou globules blancs);
- les plaquettes* (ou thrombocytes).
Voir la figure 1.4-1.
1) Plasma
Le plasma compte pour plus de la moitié du volume sanguin total.
Il est formé à 90 % d’eau. Il contient également :
- des protéines, comme l’albumine, les anticorps et les facteurs de la coagulation;
- des nutriments, comme le glucose, les acides aminés et les lipides;
- des électrolytes;
- des hormones;
- des déchets, comme l’urée et l’acide lactique;
- des gaz respiratoires, comme l’oxygène ou le gaz carbonique.
2) Érythrocytes
Également connus sous le nom de globules rouges ou d’hématies, les érythrocytes assurent le transport de l’oxygène des poumons aux tissus. L’oxygène se lie à l’hémoglobine* des érythrocytes. Lorsque l’hémoglobine, protéine renfermant du fer, se lie à l’oxygène, le sang prend une teinte rougeâtre. Plus l’hémoglobine transporte d’oxygène, plus le sang a une teinte rouge clair.
La production d’érythrocytes est stimulée par une hormone, l’érythropoïétine*, qui est sécrétée par le rein en réponse à la diminution de la teneur du sang en oxygène.
3) Leucocytes
Les leucocytes, qu’on appelle aussi globules blancs, jouent un rôle particulier dans la réponse immunitaire de l’organisme et protègent ce dernier contre les infections en détruisant les agents pathogènes* envahisseurs. Il existe plusieurs types de leucocytes. Si les agents pathogènes pénètrent dans les tissus, certains types de globules blancs sont attirés au point d’envahissement. Des vaisseaux sanguins, ils migrent vers la zone infectée et absorbent les agents pathogènes par un processus appelé phagocytose*.
4) Plaquettes
Les plaquettes (thrombocytes) sont les plus petits éléments figurés du sang et proviennent de la fragmentation d’un autre type de cellules. Les plaquettes jouent un rôle essentiel dans la coagulation.
Saviez-vous que…
La durée de vie moyenne d’un érythrocyte est d’environ 120 jours. Près de 1 % des érythrocytes de l’organisme sont donc remplacés quotidiennement.L’anémie est une affection caractérisée par une diminution du taux d’hémoglobine ou d’érythrocytes dans le sang. La leucémie est une affection maligne caractérisée par une prolifération anormale de leucocytes dans le sang et la moelle osseuse.
Coagulation sanguine
1) Clou hémostatique (clou plaquettaire)
En temps normal, les plaquettes ne sont pas attirées par l’endothélium d’un vaisseau sanguin. En présence d’une lésion de la tunique endothéliale, cependant, elles s’activent et commencent à adhérer au collagène de la paroi vasculaire lésée.
Grâce à l’activation de la voie de l’acide arachidonique, les plaquettes activées libèrent plusieurs substances qui entraînent l’agrégation des plaquettes circulantes et la formation du clou hémostatique ou clou plaquettaire.
La transformation de ce clou plaquettaire temporaire en un caillot de plaquettes et de fibrine permanent résulte de l’activation subséquente de la coagulation.
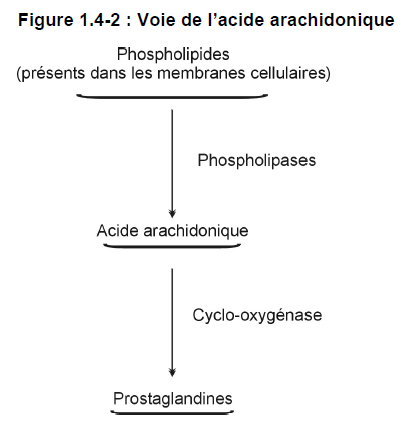
2) Rôle des prostaglandines
L’acide arachidonique libéré par les phospholipides membranaires est le précurseur de plusieurs prostaglandines* qui influent sur la fonction plaquettaire. Une enzyme, la cyclo-oxygénase*, joue un rôle important dans les voies métaboliques qui mènent à la production de ces prostaglandines. Voir la figure 1.4-2.
La prostaglandine thromboxane A 2* stimule l’agrégation plaquettaire et détermine la vasoconstriction.
Une autre prostaglandine, la prostacycline*, inhibe l’agrégation plaquettaire et entraîne la vasodilatation. La prostacycline limite la taille du clou hémostatique.
3) Facteurs de la coagulation
Les facteurs de la coagulation sont des protéines en circulation dans le plasma. Présents dans le sang sous une forme inactive, les facteurs de la coagulation sont des enzymes qui ne sont activées que lorsque l’endothélium vasculaire est lésé. Le tableau 1.4-1 dresse la liste des facteurs de la coagulation. On a attribué un chiffre romain à la majeure partie d’entre eux.

4) Coagulation
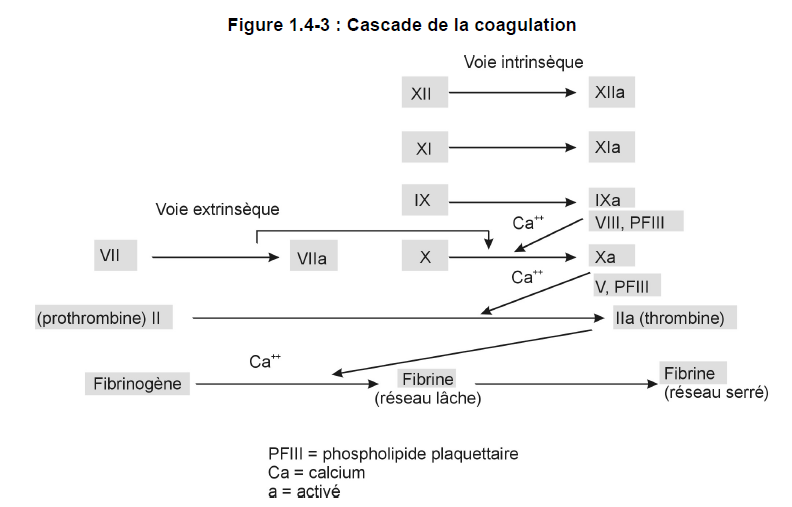
La formation d’un thrombus* résulte d’une série d’étapes complexes menant à l’élaboration d’un caillot de fibrine* (figure 1.4-3). Une proenzyme est transformée en une enzyme qui active la proenzyme suivante, et ainsi de suite. La lésion de la tunique endothéliale vasculaire stimule l’activation des plaquettes et déclenche une cascade de réactions de la voie intrinsèque de la coagulation. C’est ainsi que sont activés les facteurs de la coagulation, dont l’aboutissement est la formation d’un caillot de fibrine. Il existe une autre voie menant à la formation d’un caillot de fibrine : c’est la voie extrinsèque. Ces deux voies amplifient la production de thrombine* (facteur IIa), lien commun aux deux voies de la coagulation.
5) Fibrinolyse
La fibrinolyse vient contrebalancer la cascade complexe de la coagulation et protège l’organisme contre la coagulation excessive. Le plasminogène*, protéine plasmatique circulante, joue un rôle de premier plan dans la fibrinolyse.
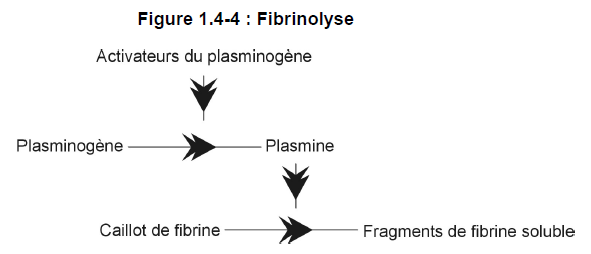
Le plasminogène peut être activé par les activateurs du plasminogène; il sera alors transformé en une enzyme protéolytique active appelée plasmine*. La plasmine lyse ou détruit la fibrine que renferme le caillot. Voir la figure 1.4-4.
Il existe un activateur tissulaire du plasminogène* (tPA, de l’anglais, tissue-type plasminogen activator) d’origine naturelle qui est libéré au moment de la formation d’un thrombus. Cet activateur tissulaire du plasminogène n’est libéré qu’à l’endroit où est apparu le thrombus.
Ainsi, son effet est limité, ce qui évite le risque d’hémorragie dans d’autres parties du corps.
L’activateur urinaire du plasminogène (urokinase*) est présent en faibles concentrations dans le plasma; il ne joue cependant qu’un rôle secondaire par rapport à celui du tPA.
Saviez-vous que…
L’AAS (acide acétylsalicylique) agit en inhibant l’enzyme cyclo-oxygénase-1 (COX-1) dans les plaquettes de façon irréversible Ceci empêche la formation subséquente de thromboxane A2 et réduit ainsi l’agrégation des plaquettes.L’hémophilie est une maladie héréditaire qui se caractérise par un déficit affectant certains facteurs de la coagulation. Une coupure ou une ecchymose peut causer un important saignement anormal. La thrombocytopénie est un état résultant de la diminution du nombre de plaquettes en circulation. Des hémorragies cutanées et muqueuses l’accompagnent généralement.
Les agents thrombolytiques (p. ex., l’alteplase) sont une forme modifiée de l’activateur tissulaire du plasminogène humain et ils sont produits par la technologie de l’ADN recombinant.
Résumé — Chapitre 4 : Fonction et composition du sang
Le sang est constitué de cellules et de plasma. Les érythrocytes transportent l’oxygène aux tissus, les leucocytes participent à la fonction immunitaire et protègent l’organisme contre l’infection et les plaquettes sont essentielles à la coagulation du sang.
Les prostaglandines thromboxane A2 et prostacycline, produites à partir de l’acide arachidonique en présence de l’enzyme cyclo-oxygénase, participent à la fonction plaquettaire.
Le processus de la coagulation comprend une série de réactions au cours desquelles les facteurs de la coagulation sont activés, ce qui entraîne la formation de fibrine. La thrombine, en présence de calcium, contribue à la conversion du fibrinogène en fibrine.
La fibrinolyse vient contrebalancer la cascade complexe de la coagulation et assure une protection contre la coagulation excessive. La plasmine, formée à partir du plasminogène, lyse la fibrine contenue dans les caillots.
Autoévaluation — Chapitre 4 : Fonction et composition du sang
1.
Quelles sont les trois fonctions principales du sang?
1) _____________________________
2) _____________________________
3) _____________________________
2.
Les ____________________ sont les cellules sanguines chargées du transport de l’oxygène.
3.
L’oxygène se lie à ______________________.
4.
Les ___________ sont les cellules sanguines qui protègent l’organisme des infections.
5.
La prostaglandine qui stimule l’agrégation plaquettaire s’appelle ______________________.
6.
La thrombine est le facteur de la coagulation nécessaire à la transformation du ______________________ en ______________________.
7.
Les activateurs du plasminogène transforment le plasminogène en ______________________.
8.
La __________ permet la lyse des caillots de fibrine.
9.
Quelle est la fonction du clou hémostatique?
_____________________________
Corrigé de l’autoévaluation — Chapitre 4 : Fonction et composition du sang
1.
1) transport de l’oxygène, des nutriments, des hormones, des électrolytes et de la chaleur à toutes les cellules; élimination des déchets et du surplus de chaleur des cellules
2) régulation de la température corporelle, du volume de liquide tissulaire, de l’équilibre acido-basique des liquides organiques et de la coagulation.
3) protection contre la maladie
2.
érythrocytes (hématies ou globules rouges)
3.
l’hémoglobine
4.
leucocytes (globules blancs)
5.
thromboxane A2
6.
fibrinogène
fibrine
7.
plasmine
8.
plasmine
9.
Lors de la lésion d’un vaisseau sanguin, le clou hémostatique limite la perte de sang.
Examen du module 1
1.
Quels sont les vaisseaux sanguins qui renferment le plus de tissu élastique?
a) les capillaires
b) les artérioles
c) les veinules
d) les artères
2.
Attribuez aux vaisseaux sanguins suivants leur place exacte dans le transport du sang par la grande circulation (en commençant par le coeur) :
1) veines ____________
2) artères ____________
3) veinules ____________
4) artérioles ____________
5) capillaires ____________
3.
Indiquez si les énoncés suivants sont vrais ou faux.
1) Les capillaires sont les vaisseaux importants qui permettent les échanges de substances entre le sang et les cellules.
Vrai
Faux
2) Les veines pulmonaires transportent le sang pauvre en oxygène du coeur vers les poumons.
Vrai
Faux
3) Parmi les différents vaisseaux sanguins, les artérioles jouent le rôle le plus important sur le plan de la régulation de la tension artérielle.
Vrai
Faux
4.
Dans lequel des vaisseaux suivants la tension artérielle est-elle la moins élevée?
a) les artères de la jambe
b) les artères coronaires
c) les capillaires
d) les veines de la jambe
5.
Parmi les réponses suivantes, laquelle observe-t-on à la suite de la stimulation des récepteurs alpha1?
a) augmentation de la fréquence cardiaque
b) augmentation de la conduction cardiaque
c) augmentation de la contractilité myocardique
d) vasoconstriction des vaisseaux sanguins
6.
La membrane qui entoure le coeur est appelée _______________________.
7.
La valvule qui sépare l’oreillette droite du ventricule droit est ___________________.
8.
Quelle est la fonction des veines pulmonaires?
_______________________
_______________________
_______________________
9.
Quelle est la séquence normale de conduction des impulsions électriques dans le tissu cardiaque?
a) noeud d’Aschoff-Tawara (AV), oreillette, noeud sinusal de Keith et Flack (SA), réseau de Purkinje, faisceau de His
b) noeud sinusal de Keith et Flack (SA), réseau de Purkinje, oreillette, noeud d’Aschoff-Tawara (AV), faisceau de His
c) noeud sinusal de Keith et Flack (SA), oreillette, noeud d’Aschoff-Tawara (AV), faisceau de His, réseau de Purkinje
d) noeud sinusal de Keith et Flack (SA), oreillette, noeud d’Aschoff-Tawara (AV), réseau de Purkinje, faisceau de His
10.
Le noeud sinusal de Keith et Flack (SA) est le principal pacemaker du coeur en raison de
a) sa fréquence de décharge relativement élevée
b) sa période réfractaire relative
c) la tension différentielle
d) la fraction d’éjection
11.
Le coeur pompe le sang pendant
a) la diastole auriculaire
b) la systole auriculaire
c) la diastole ventriculaire
d) la systole ventriculaire
12.
Selon la loi de Starling qui régit certaines fonctions du coeur,
a) l’augmentation du remplissage diastolique donne lieu à l’augmentation de la force de contraction
b) l’augmentation du volume télésystolique donne lieu à l’augmentation de la force de contraction
c) l’augmentation de la postcharge donne lieu à l’augmentation de la force de contraction
d) l’augmentation du potentiel d’action des barorécepteurs stimule le centre cardioinhibiteur
13.
Qu’est-ce qui fait augmenter la postcharge?
a) la vasodilatation des artérioles
b) la vasoconstriction des artérioles
c) un volume liquidien trop élevé
d) l’augmentation de la fréquence cardiaque
14.
La fonction des érythrocytes est la suivante :
a) transport de l’oxygène vers les tissus
b) destruction des pathogènes envahissants
c) participation à la coagulation
d) activation de la voie de l’acide arachidonique
15.
Parmi les substances suivantes, quelle est celle qui est produite pendant la formation d’un thrombus?
a) l’urokinase
b) la fibrine
c) le plasminogène
d) la plasmine
16.
Laquelle de ces substances est un facteur de coagulation intervenant dans la transformation du fibrinogène en fibrine?
a) la thrombine
b) la thromboxane A2
c) la plasmine
d) l’hémoglobine
17.
S. R. est un homme âgé de 53 ans qui se plaint d’essoufflement, de faiblesse et de douleur thoracique du côté gauche. À l’examen, le médecin de S. R. constate que la valvule entre le ventricule gauche et l’aorte du coeur de S. R. ne fonctionne pas correctement.
1) Quel est le nom de la valvule située entre le ventricule gauche et l’aorte?
______________________________
2) L’évaluation permet de constater que la valvule cardiaque de S. R. ne se ferme pas correctement. Quelles conséquences ce dysfonctionnement peut-il avoir?
______________________________
______________________________
______________________________
______________________________
3) Quelles modifications physiologiques pourraient compenser en partie ces conséquences?
______________________________
______________________________
______________________________
______________________________
Corrigé de l’examen du module 1
1.
d) les artères
2.
1) artères
2) artérioles
3) capillaires
4) veinules
5) veines
3.
1) Vrai
2) Faux
Les veines pulmonaires sont les seules veines qui ramènent le sang oxygéné des poumons au coeur.
3) Vrai
4.
d) les veines de la jambe
5.
d) vasoconstriction des vaisseaux sanguins
6
le péricarde
7.
la valvule tricuspide
8.
Les veines pulmonaires transportent du sang riche en oxygène des poumons au coeur.
9.
c) noeud sinusal de Keith et Flack (SA), oreillette, noeud d’Aschoff-Tawara (AV), faisceau de His, réseau de Purkinje
10.
a) sa fréquence de décharge relativement élevée
11.
d) la systole ventriculaire
12.
a) l’augmentation du remplissage diastolique donne lieu à l’augmentation de la force de contraction
13.
b) la vasoconstriction des artérioles
14.
a) transport de l’oxygène vers les tissus
15.
b) la fibrine
16.
a) la thrombine
17.
1) la valvule sigmoïde aortique
2) Lorsque la valvule sigmoïde aortique ne fonctionne pas correctement, du sang oxygéné reflue dans le ventricule gauche au lieu d’être éjecté dans l’aorte pour être distribué à tous les tissus de l’organisme. Ceci entraîne un volume de sang plus important dans le ventricule gauche et, par conséquent, un débit systolique plus élevé, un débit cardiaque réduit et une oxygénation réduite des tissus de l’organisme.
3) Le coeur pompera d’abord moins de sang à partir du ventricule gauche. Il en résultera une augmentation du volume de sang résiduel dans le ventricule (augmentation de la précharge) et une élévation de la pression dans le ventricule gauche (pression télédiastolique ventriculaire gauche). Normalement, le coeur perçoit l’augmentation du volume de sang qui reste dans le ventricule gauche à cause de l’augmentation de la précharge et augmente la force de contraction du myocarde dans une tentative pour éjecter le surplus de sang (c.-à-d. le coeur tente d’augmenter le volume d’éjection systolique et le débit cardiaque). Cette compensation suivant le mécanisme de Starling peut fonctionner pendant un certain temps, mais la précharge accrue peut entraîner un dysfonctionnement myocardique provoqué par l’étirement excessif des fibres musculaires myocardiques et, finalement, une insuffisance cardiaque.
