Module 1 : Notions élémentaires de médecine factuelle
 INTRODUCTION
INTRODUCTION
Un médecin expose le cas d’un patient de 43 ans de sexe masculin qui présente une exacerbation de maladie pulmonaire obstructive chronique (MPOC) prenant la forme d’une pneumonie et nécessitant une hospitalisation. Ce patient n’a jamais été hospitalisé auparavant. Il prend du bromure d’ipratropium à raison de 6 inhalations, 4 fois par jour, régulièrement. On lui a administré de la prednisone et un antibiotique. Un examen physique a révélé des crépitations dans la partie inférieure du poumon gauche, lesquelles ont été confirmées au moyen d’une radiographie. De plus, un bilan sanguin a mis en évidence une hausse du nombre de leucocytes (12/μl). Le médecin est encore inquiet, car la saturation en oxygène est faible.
Auparavant, le médecin se serait fié à son expérience et à l’avis général de ses collègues pour dire au patient que le risque d’infections futures requérant une hospitalisation était élevé et qu’il devrait continuer de prendre son médicament et de se faire suivre par son médecin de famille… ne vous laissant pour ainsi dire pas l’occasion de discuter plus longuement du cas.
Aujourd’hui, il y a fort à parier que le médecin réagira favorablement à la mention d’un essai clinique* rigoureux comportant des données solides et convaincantes sur le rôle de votre médicament dans le traitement de la MPOC… vous permettant d’aborder les options thérapeutiques qui s’offrent à lui.
Dans le présent module, il sera question de la démarche de la médecine factuelle et de son influence sur la manière dont les médecins abordent les incertitudes inhérentes à la médecine clinique; du nombre d’articles scientifiques; de l’arrivée de nouvelles technologies; des préoccupations que suscite l’augmentation des frais médicaux; ainsi que de la qualité et des résultats de l’intervention.
En tant que professionnel pharmaceutique, vous influerez, par votre capacité de comprendre le fonctionnement et la place de la médecine factuelle en situation clinique, sur la manière dont les professionnels de la santé voient votre rôle – et celui de vos produits – dans l’exercice de leur profession.
APERÇU DU MODULE
Une autre ressource…
La médecine factuelle n’est pas une panacée et ne prétend pas se substituer aux méthodes cliniques traditionnelles. Dans ce module, on se penche sur les limites des modèles cliniques traditionnels et on examine comment l’ajout de la médecine factuelle à la trousse du praticien améliore la prise de décisions cliniques et la gestion des problèmes médicaux axée sur le client. La médecine factuelle permet à chaque médecin d’exploiter la synergie qui existe entre la recherche et l’expertise cliniques, d’une part, et la prise de décisions axées sur le patient, d’autre part, en vue de l’amélioration des résultats cliniques.
On approfondira les 5 étapes de la démarche de la médecine factuelle. On verra ainsi notamment comment les médecins :
-
-
- formulent des questions constructives en fonction de besoins cliniques;
- cherchent les réponses à l’aide de techniques factuelles;
- évaluent la validité et l’importance clinique des conclusions des études;
- déterminent à quel moment des données méritent d’être prises en compte en situation clinique; et
- évaluent des résultats cliniques lorsque les principes de médecine factuelle ont été mis en application.
-
Dans ce module, on verra aussi comment tirer parti de résultats issus de la médecine factuelle lors de futurs entretiens avec des professionnels de la santé. La compréhension de la démarche de la médecine factuelle vous aidera non seulement à saisir comment un prescripteur peut considérer les tirés à part approuvés que vous emportez avec vous, mais aussi à les positionner plus efficacement dans le processus clinique.
Le dernier point – la médecine factuelle et les professionnels de la santé – s’attache aux exigences réglementaires relatives à l’application de la médecine factuelle en situation clinique, au rôle de la médecine factuelle dans les échanges entre professionnels pharmaceutiques et prescripteurs… de même qu’à certaines difficultés associées à l’adoption de la médecine factuelle en situation clinique.
BUT DU MODULE
Le présent module vise globalement à vous permettre de bien comprendre la médecine factuelle et son fonctionnement. On y examine le rôle joué par la médecine factuelle en situation clinique et – surtout – les échanges entre les professionnels pharmaceutiques et les professionnels de la santé.
Objectifs du module
À la fin de ce module, vous pourrez :
-
-
- énoncer la définition actuellement admise de la médecine factuelle;
- exposer les avantages et les limites de la médecine factuelle en situation clinique courante;
- nommer les 3 composantes de la médecine factuelle, et dire comment une étude pertinente conjuguée avec l’expertise clinique d’un médecin et une démarche axée sur le patient peut améliorer les résultats cliniques;
- énumérer les 5 étapes de la démarche de la médecine factuelle et dire comment chacune d’elle contribue à l’amélioration des résultats cliniques chez les patients;
- situer la médecine factuelle par rapport aux affaires réglementaires, aux stratégies thérapeutiques et aux échanges entre les professionnels pharmaceutiques et les professionnels de la santé;
- citer plusieurs ressources fiables où trouver de l’information supplémentaire sur la médecine factuelle; et
- évaluer votre acquisition et votre compréhension du contenu de ce module.
-
QU’EST-CE QUE LA MÉDECINE FACTUELLE?
 La médecine factuelle…
La médecine factuelle…
« …met l’accent sur l’examen de données tirées d’études cliniques pour la prise de décisions cliniques plutôt que sur l’expérience clinique spécifique et les éléments
physiopathologiques. »
Center for Health Evidence
« …réunit l’expertise clinique, les valeurs du patient et les données optimales au profit de la prise de décisions visant les soins prodigués au patient. »
(Sackett D, 1996)
« …est une conception de la pratique de la médecine dans laquelle le médecin connaît les données appuyant la pratique clinique et la solidité de ces mêmes données. »
Evidence-Based Medicine Working Group
« …fournit au médecin les outils dont il a besoin pour trouver rapidement et facilement de nouvelles études cliniques, et pour comprendre ses implications dans l’exercice de sa profession. »
SUNY Downstate Medical Center
« …est un exercice abstrait de lecture et d’évaluation de la documentation, puis d’utilisation pragmatique de cette même documentation au profit du patient, ainsi que d’enrichissement de l’assiette de connaissances du médecin. »
Bordley DR, 1997

DES ÉTUDES SOLIDES ET PERTINENTES
La médecine factuelle s’appuie sur des études cliniques qui, d’ordinaire, explorent une question de soins de santé sous l’un des angles suivants.

Vos entretiens avec un professionnel de la santé pourraient porter sur des questions ayant trait à tous ces types d’études, mais, en général, vous allez constater que vous
parlez surtout de traitement… et plus précisément de traitement reposant sur des produits pharmaceutiques. La plupart des tirés à part employés par les professionnels pharmaceutiques entrent dans cette catégorie.

L’EXPERTISE CLINIQUE
 Fort d’années de formation à la faculté de médecine, de stage hospitalier, de résidence et de pratique clinique indépendante, un professionnel de la santé possède une vaste expérience qu’il peut utiliser à chaque étape de l’évaluation et de la prise en charge d’un patient.
Fort d’années de formation à la faculté de médecine, de stage hospitalier, de résidence et de pratique clinique indépendante, un professionnel de la santé possède une vaste expérience qu’il peut utiliser à chaque étape de l’évaluation et de la prise en charge d’un patient.
Comme on le verra plus loin, l’expertise clinique d’un prescripteur complète la médecine factuelle. Par conséquent, un professionnel pharmaceutique perspicace emploiera des techniques d’écoute attentive pour bien comprendre comment le praticien utilise sa vaste expertise clinique pour évaluer, diagnostiquer et traiter chaque cas. Ce faisant, il découvrira des occasions de discuter des convictions ou des préférences du médecin qui sont également étayées par les méthodes ou les données contenues dans les essais cliniques appuyant son produit.
Dans le contexte de la médecine factuelle, les professionnels de la santé conjuguent la somme de leur expertise clinique intrinsèque avec les meilleures données cliniques extrinsèques pour optimiser les soins prodigués à chaque patient.
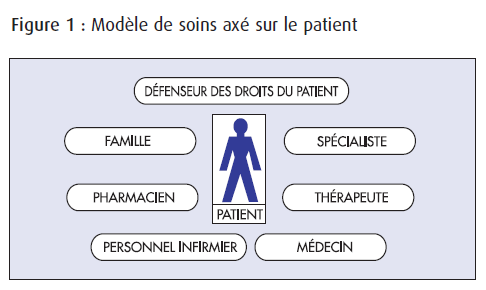
LES BESOINS DU PATIENT
En raison des valeurs et des conditions propres à chaque patient, ce dernier est depuis longtemps au coeur de la plupart des modèles de soins. Une prise en charge efficace du patient commence avec les patients et avec l’information recueillie à leur sujet – au moyen d’outils et d’activités d’évaluation, continue avec eux – l’expertise clinique et les décisions thérapeutiques visant l’amélioration des résultats cliniques – et prend fin avec eux, car on suit et évalue l’évolution de leur état, et on rajuste leur traitement en conséquence.

AUTO-ÉVALUATION DU CHAPITRE
Chacune de ces auto-évaluations vous permet de vérifier votre acquisition et votre compréhension des sujets abordés.
Pour chaque question :
-
-
- inscrivez la bonne réponse;
- vérifiez vos réponses à l’aide du corrigé que vous trouverez à la fin du module;
- revenez au chapitre et au sujet visés pour faire une révision plus poussée; et
- passez à la question suivante.
-
Les résultats de l’auto-évaluation du chapitre ont une valeur purement informative.
AUTO-ÉVALUATION
Q1 :
Nommez les 3 principales composantes de la médecine factuelle.
RÉSULTATS DE L’AUTO-ÉVALUATION
Q1 :
Nommez les 3 principales composantes de la médecine factuelle.
1. Des études solides et pertinentes
2. L’expertise clinique du médecin
3. Les besoins du patient
R : Chapitre 2 : Qu’est-ce que la médecine factuelle? (1.2)
PLAIDOYER EN FAVEUR DE LA MÉDECINE FACTUELLE
 Les professionnels de la santé doivent composer avec l’évolution incessante de la technologie médicale et des méthodes de traitement, le tout sur fond d’intensification de la pression en vue de la réduction des frais liés aux soins de santé parallèlement à l’amélioration de la qualité des soins et des résultats cliniques. Devant l’accroissement du nombre de patients et la raréfaction du temps consacré à la lecture et à la recherche, les médecins doivent se fier davantage à des normes de pratique et à des algorithmes de traitement recommandés par des experts.
Les professionnels de la santé doivent composer avec l’évolution incessante de la technologie médicale et des méthodes de traitement, le tout sur fond d’intensification de la pression en vue de la réduction des frais liés aux soins de santé parallèlement à l’amélioration de la qualité des soins et des résultats cliniques. Devant l’accroissement du nombre de patients et la raréfaction du temps consacré à la lecture et à la recherche, les médecins doivent se fier davantage à des normes de pratique et à des algorithmes de traitement recommandés par des experts.
Vu les conditions exigeantes dans lesquelles les médecins doivent exercer leur profession, l’utilisation d’articles médicaux orientant leurs activités accroît les possibilités d’adoption et d’application des principes de la médecine factuelle. Cependant, comme c’est le cas pour tout outil clinique, les professionnels pharmaceutiques doivent être au fait des avantages et des inconvénients de la médecine factuelle pour tenir des propos équilibrés.
Dans le présent chapitre, on examine 3 facteurs qui doivent être pris en considération lors de la discussion ou de la mise en application des principes de la médecine factuelle :
-
-
- les lacunes des ressources et processus cliniques traditionnels;
- les avantages de la médecine factuelle en situation clinique; et
- les limites de la médecine factuelle.
-

LES LACUNES DES RESSOURCES ET PROCESSUS CLINIQUES TRADITIONNELS
 Longtemps considérées comme les fondements de la pratique clinique, l’opinion d’experts et les pratiques courantes ne sont pas toujours valables lorsqu’il faut appliquer des données scientifiques à des questions cliniques. Il en est ainsi souvent parce que les opinions et les pratiques sont fondées sur des observations spécifiques procédant de l’expérience clinique, qu’elles peuvent varier ou encore qu’elles ne sont pas d’actualité ou conformes aux données les plus récentes. En fait, il y a une corrélation négative statistiquement et cliniquement significative entre la possession des toutes dernières connaissances en matière de soins et le temps écoulé depuis qu’un médecin a obtenu son diplôme de la faculté de médecine.
Longtemps considérées comme les fondements de la pratique clinique, l’opinion d’experts et les pratiques courantes ne sont pas toujours valables lorsqu’il faut appliquer des données scientifiques à des questions cliniques. Il en est ainsi souvent parce que les opinions et les pratiques sont fondées sur des observations spécifiques procédant de l’expérience clinique, qu’elles peuvent varier ou encore qu’elles ne sont pas d’actualité ou conformes aux données les plus récentes. En fait, il y a une corrélation négative statistiquement et cliniquement significative entre la possession des toutes dernières connaissances en matière de soins et le temps écoulé depuis qu’un médecin a obtenu son diplôme de la faculté de médecine.
Pour permettre aux médecins de demeurer au fait des nouvelles connaissances cliniques, on a traditionnellement eu recours à la formation médicale continue (FMC). Cela dit, il a été démontré dans des études que la FMC ne se traduisait souvent pas par une modification du comportement et de l’efficacité cliniques, de sorte qu’elle n’améliorait pas les résultats cliniques.
Par ailleurs, lorsqu’ils tentent de se tenir à jour par euxmêmes, les cliniciens doivent souvent composer avec un manque de temps, des ouvrages désuets et des publications mal structurées.
De toute évidence, l’occasion est belle de changer la manière dont on utilise la documentation médicale pour orienter la prise de décisions cliniques.
LES AVANTAGES DE LA MÉDECINE FACTUELLE EN SITUATION CLINIQUE
Il ne fait nul doute que les cliniciens ont besoin de meilleurs outils pour bien évaluer la documentation médicale et ainsi en faire un meilleur usage dans l’exercice
de leur profession, et que ceux qui se tiennent au courant de l’actualité médicale pratiquent mieux la médecine.
Étant donné que la FMC basée sur des cas donne de meilleurs résultats au chapitre de l’amélioration du comportement clinique et qu’une démarche axée sur la
résolution de problèmes aide les médecins à demeurer au fait de la recherche clinique, les fondements de la médecine factuelle sont déjà en place et mis en pratique.
Les médecins qui cherchent des articles scientifiques en fonction des besoins des patients, puis qui évaluent et appliquent les meilleurs résultats obtenus, mettent déjà en application les principes de la médecine factuelle.
Aujourd’hui, la quasi-totalité des médicaments, techniques chirurgicales et méthodes diagnostiques doivent faire la preuve de leur efficacité dans le cadre d’essais cliniques avant d’être utilisés en situation clinique. Les articles sur la manière de trouver, d’évaluer et d’interpréter cette documentation médicale abondent. La méthodologie d’un essai et les méthodes employées, de même que les critères d’évaluation de la validité des données sont largement abordés dans les ouvrages et les résumés d’articles. Finalement, les lignes directrices en matière de pratique se fondent plus souvent sur un examen rigoureux des données.

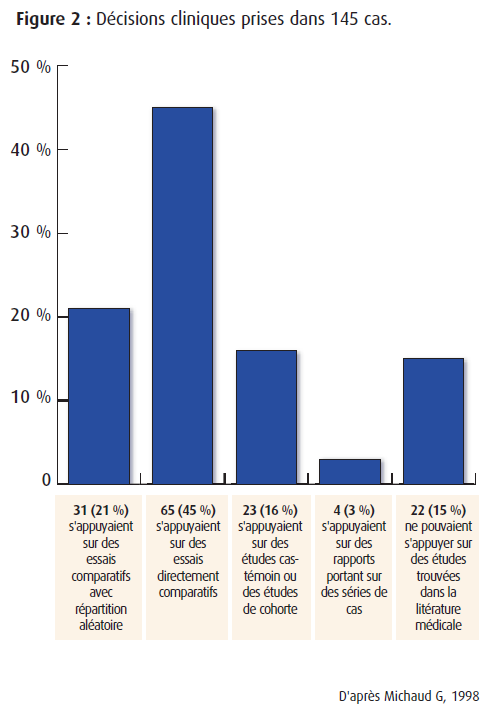
« La plupart des grandes décisions cliniques de nature thérapeutique prises dans 3 services de médecine générale s’appuient sur des données provenant d’essais comparatifs avec répartition aléatoire ».
Constat fait lors de l’analyse de 145 cas et des décisions cliniques connexes :
LES LIMITES DE LA MÉDECINE FACTUELLE
 Les données cliniques externes ne peuvent jamais remplacer l’expertise d’un clinicien décidant si des données sont pertinentes ou non dans le cas d’un patient et, dans l’affirmative, comment elles doivent être utilisées.
Les données cliniques externes ne peuvent jamais remplacer l’expertise d’un clinicien décidant si des données sont pertinentes ou non dans le cas d’un patient et, dans l’affirmative, comment elles doivent être utilisées.
Et bien qu’une intervention fondée sur la médecine factuelle puisse améliorer l’état de santé d’un patient et les résultats cliniques, il se peut qu’elle ne représente pas toujours la solution la plus économique.
Les données trouvées dans la littérature ne sont pas toujours définitives. Elles pourraient être valides, pourraient se révéler efficaces et peuvent améliorer les résultats. Et à part les conclusions d’études ayant trait à des méthodes et de recherches sur des résultats, il n’a pas été démontré dans des essais comparatifs avec répartition aléatoire que la médecine factuelle avait des retombées positives sur les résultats cliniques.
Enfin, malgré la solidité des arguments en faveur de la médecine factuelle, la modification du comportement de tous les intervenants de la santé – y compris celui des patients – n’est pas une mince affaire… On se demande dans quelle mesure la médecine factuelle est mise en application dans les soins prodigués quotidiennement aux patients.
AUTO-ÉVALUATION
Q1 :
Énumérez plusieurs lacunes des ressources et processus cliniques traditionnels reposant sur l’opinion d’experts et les pratiques courantes.
Q2 :
Énoncez certaines limites de la médecine factuelle.
RÉSULTATS DE L’AUTO-ÉVALUATION
Q1 :
Énumérez plusieurs lacunes des ressources et processus cliniques traditionnels reposant sur l’opinion d’experts et les pratiques courantes.
1. Ils reposent souvent sur des observations spécifiques procédant de l’expérience clinique.
2. Ils peuvent varier.
3. Ils ne sont pas d’actualité ou conformes aux données les plus récentes.
4. Les cliniciens manquent de temps.
5. Les ressources actuelles, par exemple les ouvrages, sont désuètes.
R. Chapitre 3. Sujet 1 : Les lacunes des ressources et processus
cliniques traditionnels (1.3.1)
Q2 :
Énoncez certaines limites de la médecine factuelle.
1. Elle ne représente pas toujours la solution la plus économique.
2. Les données trouvées dans la documentation ne sont pas toujours définitives.
3. On n’a pas démontré dans des essais comparatifs avec répartition aléatoire qu’elle avait des retombées positives sur les résultats cliniques.
4. Elle appelle une modification du comportement de tous les intervenants de la santé (médecins, équipes de soins, administration, patients).
R. Section 3. Sujet 3 : Les limites de la médecine factuelle
(1.3.3)
LES CINQ ÉTAPES DE LA MÉDECINE FACTUELLE
« L’application des principes de la médecine factuelle à des situations cliniques commence et finit avec le patient.
D’abord, on définit clairement un problème spécifique de prise en charge d’un patient et on l’exprime sous forme de question; ensuite, on utilise des stratégies de recherche afin de recueillir les meilleures données qu’on puisse trouver, puis on évalue la qualité des données provenant d’articles pertinents ayant trait au problème thérapeutique et au patient. On tient notamment compte du rapport risque-coût-avantage de l’intervention pour le patient, et on met en application, surveille et rajuste au besoin cette intervention. »

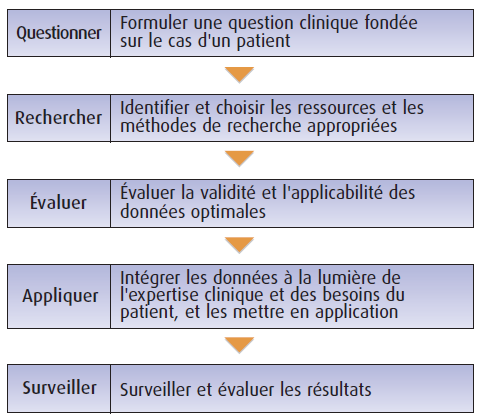
Le présent chapitre s’attache aux 5 étapes à la base de la démarche de la médecine factuelle :
- la formulation de questions;
- la recherche de réponses;
- l’évaluation des données;
- la considération et la mise en application des données; et
- la surveillance et l’évaluation des résultats.
Exemple :
 La présentation de cas ci-après va servir à illustrer les 5 étapes de la médecine factuelle.
La présentation de cas ci-après va servir à illustrer les 5 étapes de la médecine factuelle.
Portrait du patient
Julie, 13 ans, souffre d’asthme depuis qu’elle est enfant. Son asthme est exacerbé par des allergènes, dont les chats et les chiens, la fumée du tabac et l’exercice physique.
Il y a 3 ans, elle a été hospitalisée pour une grave crise d’asthme. Après cette crise, son ancien médecin de famille lui a prescrit de très fortes doses de stéroïdes afin de maîtriser son asthme. À l’heure actuelle, son asthme est très stable. Julie fait preuve d’une grande discipline dans la prise de ses médicaments (du fluticasone et du salbutamol) et veut à tout prix éviter un autre séjour à
l’hôpital. Sa mère et ses 2 soeurs habitent dans la même ville depuis le divorce de ses parents, survenu voilà 6 ans. Sa mère n’aime pas qu’elle prenne des stéroïdes.
Vous mentionnez à la mère de Julie que cette dernière pourrait prendre du montélukast, mais n’êtes pas certain que cet agent réduira sa consommation de stéroïdes. Vous décidez d’approfondir la question avant la consultation suivante.
 PREMIÈRE ÉTAPE : LA FORMULATION DE QUESTIONS
PREMIÈRE ÉTAPE : LA FORMULATION DE QUESTIONS
Une question clinique s’attache à 4 éléments résumés par l’acronyme PICO :
P le Patient
I l’Intervention
C la Comparaison (de l’intervention) avec une autre solution
O l’Objectif ou le résultat
Une question PICO commence et finit toujours avec le patient ou l’objectif ou le résultat clinique. Par exemple : « Chez ce patient hypertendu, un inhibiteur de l’ECA serait-il plus efficace qu’un antagoniste des récepteurs de l’AII pour la diminution de la tension artérielle et de la mortalité? »
Le patient : Une question clinique bien formulée axée sur le patient accroît les chances de trouver des données pertinentes et valables pour le traitement du patient. Une bonne compréhension des aspects liés à des problèmes propres au patient se traduira par une question formulée correctement et susceptible de circonscrire efficacement la recherche de données. L’indication d’un produit fait souvent mention du type de patient visé (p. ex. : « Chez ce patient hypertendu… »).
L’intervention peut comprendre une intervention thérapeutique, prophylactique ou diagnostique. Les questions intéressant les professionnels pharmaceutiques ont trait à des résultats pouvant découler d’une intervention pharmaceutique à visée thérapeutique (p. ex. : « …un inhibiteur de l’ECA… »).
La comparaison de l’intervention avec une autre solution n’est peut-être pas toujours possible ou nécessaire. Dans le cas d’un traitement médicamenteux, cette comparaison est habituellement faite avec un placebo* ou avec un agent de la même classe thérapeutique ou d’une classe thérapeutique différente (p. ex. : « … serait-il plus efficace qu’un antagoniste des récepteurs de l’AII… »).
L’objectif correspond aux résultats cliniques que le médecin souhaite obtenir en recourant à l’intervention. L’indication d’un produit renferme souvent un résultat souhaité (p. ex. : « …pour la diminution de la tension artérielle et de la mortalité? »).
Exemple – Question clinique
Chez les patients asthmatiques, le montélukast permet-il de réduire la consommation de stéroïdes pour inhalation? Cette question étant de nature thérapeutique, on trouverait les meilleures données permettant d’y répondre dans un essai comparatif avec répartition aléatoire. Si l’on trouvait de nombreux essais du genre, on pourrait vouloir rechercher un article de revue systématique*.
Exercice
En vous servant d’un ou de plusieurs produits dont vous faites actuellement la promotion, utilisez le tableau ci-dessous pour formuler une question clinique dont vous aimeriez avoir l’occasion de discuter avec un prescripteur.

À noter que votre produit pourrait devenir le produit de comparaison si vous deviez réfuter des objections.
 DEUXIÈME ÉTAPE : LA RECHERCHE DE RÉPONSES
DEUXIÈME ÉTAPE : LA RECHERCHE DE RÉPONSES
Après la formulation de la question clinique commence la recherche de réponses – en général au moyen de bases de données médicales bibliographiques, sources, textuelles ou factuelles en ligne. Le meilleur moyen de trouver de l’information pertinente est d’user d’une stratégie de recherche consistant à fragmenter la question clinique en mots-clés, à ajouter des opérateurs booléens (ET/OU/SAUF) et à restreindre la recherche à l’aide de filtres.
Dans ce cours, on ne traite pas de méthodes et de stratégies de recherche. On trouvera des renseignements utiles à ce sujet sur les sites Web ci-après :
Center for Evidence-based Medicine
www.cebm.net/searching.asp
Health Sciences Library, UNC-Chapel Hill
www.hsl.unc.edu/services/tutorials/ebm/literat.htm
Tutoriel de la National Library of Medicine PubMed
www.nlm.nih.gov/bsd/pubmed_tutorial/m1001.html
Tutoriel de la base de données MeSH du National Center for Biotechnology Information
www.ncbi.nlm.nih.gov/entrez/query.fcgi?db=mesh
The University of Texas Health Science Center at San Antonio, SUMSearch:
http://sumsearch.uthscsa.edu
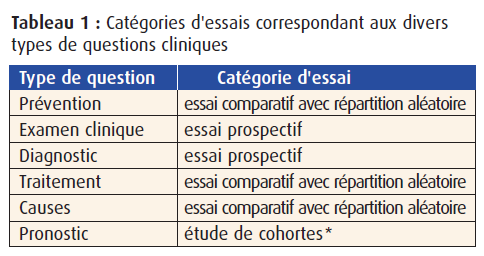
 Peu importe les méthodes ou les mécanismes employés pour la recherche de données visant à apporter des réponses à des questions cliniques, le type de question détermine souvent la catégorie d’essais la plus susceptible de renfermer les données voulues.
Peu importe les méthodes ou les mécanismes employés pour la recherche de données visant à apporter des réponses à des questions cliniques, le type de question détermine souvent la catégorie d’essais la plus susceptible de renfermer les données voulues.
Pour ce qui est des questions cliniques de nature thérapeutique, le meilleur type d’étude est l’essai clinique comparatif avec répartition aléatoire, soit le type d’essai utilisé pour l’obtention de l’indication d’un médicament et que les professionnels pharmaceutiques sont souvent autorisés à avoir avec eux. Dans ces essais, on compare habituellement l’agent médicamenteux à un placebo (essai comparatif avec placebo*) ou avec un autre médicament de la même classe ou d’une autre classe (essai directement comparatif).
On approfondira les divers types d’essais dans le Module 3 : Méthodologie d’un essai clinique.

Exemple
La recherche de réponses
Notre question clinique « Chez les patients asthmatiques, le montélukast permet-il de réduire la consommation de stéroïdes pour inhalation? » est une question relative à un traitement pour laquelle les meilleures données figureraient dans un essai comparatif avec répartition aléatoire. Si l’on trouvait de nombreux essais du genre, il pourrait être plus judicieux de rechercher un article de revue systématique.
BMJ. 1999 July 10; 319(7202): 87-90. Copyright © 1999, British Medical Journal
Randomised, placebo controlled trial* of effect of a leukotriene receptor antagonist, montelukast, on tapering inhaled corticosteroids in asthmatic patients
Objectif
Déterminer si le montélukast, un antagoniste des récepteurs des leucotriènes, permet de réduire progressivement l’emploi de corticostéroïdes pour inhalation chez des patients asthmatiques dont l’état est cliniquement stable.
Méthodologie
Étude comparative avec placebo et groupes parallèles menée à double insu* avec répartition aléatoire. Après une phase de préinclusion avec placebo menée à simple insu* au cours de laquelle (au plus) 2 réductions de la dose de corticostéroïdes pour inhalation ont eu lieu, des patients admissibles dont l’état était cliniquement stable ont pu recevoir, après répartition aléatoire, du montélukast (comprimé à 10 mg) ou un placebo correspondant 1 fois par jour, au coucher, pendant une période maximale de 12 semaines.
Contexte et participants
-
-
- Vingt-trois (23) établissements universitaires de traitement de l’asthme aux États-Unis, au Canada et en Europe;
- Deux cent vingt-six (226) patients souffrant d’asthme chronique dont l’état était cliniquement stable et recevant de fortes doses de corticostéroïdes pour inhalation (après répartition aléatoire,113 sujets ont reçu du montélukast et 113 autres ont reçu un placebo).
-
Interventions
-
-
- Toutes les 2 semaines, la dose de corticostéroïdes pour inhalation a été réduite progressivement, maintenue ou augmentée (emploi à titre de médicament de secours) en fonction d’un score clinique uniformisé.
- Principal critère d’évaluation*
- Dernière dose tolérée de corticostéroïdes pour inhalation.
-
Résultats
Comparativement au placebo, le montélukast a permis de réduire de façon significative (p = 0,046) la dose de corticostéroïdes en inhalation (47 % dans le cas du montélukast contre 30 % pour le placebo; écart type de 17,6 %, intervalle de confiance* à 95 % de 0,3 à 34,8). Moins de patients recevant du montélukast [18 (16 %) contre 34 (30 %) pour le placebo, p = 0,01] ont dû cesser le traitement en raison de l’échec de la thérapie de secours.
Conclusions
Le montélukast réduit la consommation de corticostéroïdes en inhalation chez les patients ayant besoin de doses modérées ou élevées de corticostéroïdes pour maîtriser leur asthme.
Principaux messages
-
-
- Par leur action, les antagonistes des récepteurs des leucotriènes complètent les corticostéroïdes en inhalation dans l’asthme
- Beaucoup de patients reçoivent des doses de corticostéroïdes en inhalation plus élevées que celles qui sont cliniquement nécessaires
- Dans cet essai comparatif avec placebo, le montélukast a permis de réduire de façon significative les doses de corticostéroïdes en inhalation
- Le taux d’échec du traitement de secours a été plus faible chez les patients prenant du montélukast que chez ceux qui recevaient le placebo
-
 Exercice : la recherche de données relatives aux produits concurrents
Exercice : la recherche de données relatives aux produits concurrents
Mettez-vous à la place d’un médecin qui effectue une recherche documentaire afin de trouver des données sur la meilleure intervention pharmaceutique pour ses patients et sur les troubles de santé dans lesquels votre produit est indiqué.
Notez les articles récents dans lesquels on parle d’agents autres que le vôtre et qui ressortent de cette recherche. Bien que vous ne soyez peut-être pas autorisé à commenter ces études, vous devriez connaître la teneur des abrégés d’articles.
TROISIÈME ÉTAPE : L’ÉVALUATION DES DONNÉES
Les variations chez les populations de patients, les méthodes de recherche et l’interprétation des résultats : tous ces facteurs donnent à penser que les articles, les revues systématiques et les essais n’ont pas tous la même valeur. Les professionnels de la santé ont besoin d’une méthode uniformisée grâce à laquelle ils peuvent établir la validité* des données obtenues.
En général, cette méthode exige que l’on réponde à plusieurs catégories de questions.
1. Les résultats sont-ils valides ou exacts ?
-
-
- L’essai a-t-il été conçu et mené suivant une méthodologie et un protocole* rigoureux?
- Les résultats ont-ils été recueillis et résumés de manière adéquate ?
- Les résultats constituent-ils une estimation non biaisée de l’effet du traitement ?
- Tous les paramètres importants ont-ils été pris en compte?
-
2. Quels sont les résultats au juste, et sont-ils importants ?
-
-
- Quelle est la solidité des données (envergure et précision de l’étude)?
- Les résultats sont-ils uniformes (dans la négative, pourquoi)?
- Sont-ils crédibles (pourraient-ils changer en raison d’une incertitude)?
- L’intervention procure-t-elle des bienfaits cliniquement importants aux patients?
-
3. Les résultats s’appliquent-ils au patient et peuvent-ils lui être bénéfiques ?
-
-
- Le rapport risques-bienfaits* est-il adéquat en l’occurrence?
- Quel effet le traitement aura-t-il sur le patient?
- Le patient peut-il se comparer à la population visée par l’essai?
-

On approfondira l’interprétation et l’évaluation des résultats d’essais dans le Module 4 : Anatomie d’un article révisé par des pairs et dans le Module 5 : Interprétation de résultats cliniques.
Exemple : L’évaluation des données
Dans l’article retenu parce qu’il apportait la meilleure réponse à la question clinique ayant trait à Julie :
-
-
- les patients ont reçu, après répartition aléatoire*, du montélukast ou un placebo;
- les caractéristiques des patients étaient réparties également entre les 2 groupes;
- tous les patients admis à l’essai ont été dûment pris en compte à la fin de l’étude et ont fait l’objet d’un suivi* complet;
- l’analyse a été faite selon l’intention de traiter;
- les chercheurs et les analystes ignoraient l’identité des groupes thérapeutiques;
- les 2 groupes ont été traités de la même manière; et
- le montélukast a réduit la consommation de stéroïdes surtout chez les patients qui prenaient des doses de stéroïdes plus fortes qu’il ne le fallait.
-
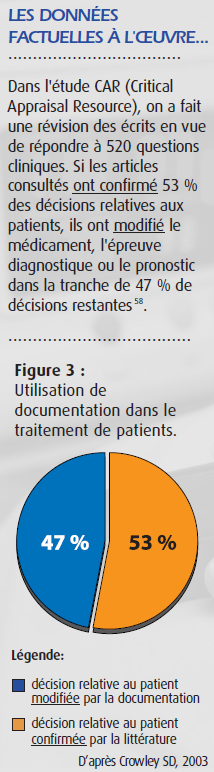 QUATRIÈME ÉTAPE : LA CONSIDÉRATION ET LA MISE EN APPLICATION DES DONNÉES
QUATRIÈME ÉTAPE : LA CONSIDÉRATION ET LA MISE EN APPLICATION DES DONNÉES
Rappelons que la médecine factuelle repose sur 3 facteurs :
-
-
- des études solides et pertinentes,
- l’expertise clinique et
- les besoins du patient.
-
Une fois que les données ont été recueillies et validées, le praticien se sert de son expertise clinique pour prendre une décision clinique en fonction de la question clinique initiale, tout en prenant en considération les préférences, du patient de même que les valeurs et les conditions propres à ce dernier.
Comme on l’a vu précédemment, la médecine factuelle commence et finit avec le patient. À cette étape-ci, le professionnel de la santé examine soigneusement plusieurs éléments :
-
-
- l’aspect biologique (différences au chapitre de la biotransformation du médicament, réponses immunitaires, facteurs propres au milieu, profil de la maladie du patient par rapport à celui de la population visée par l’essai);
- l’aspect socio-économique (fidélité au traitement, inscription dans une liste de médicaments, etc.); et
- l’aspect épidémiologique (maladies concomitantes et effets indésirables pouvant influer sur le résultat).
-

Exemple :
La mise en application des données
La population visée par l’étude semble s’apparenter suffisamment au portrait de Julie pour qu’on puisse juger que les résultats s’appliquent dans son cas.
Il ressort des résultats de cette étude que le montélukast peut réduire la consommation de fortes doses de stéroïdes. En fait, il y a lieu de penser que le montélukast pourrait contribuer à stabiliser l’asthme de Julie tout en réduisant sa consommation de fortes doses de stéroïdes.
CINQUIÈME ÉTAPE : LA SURVEILLANCE ET L’ÉVALUATION DES RÉSULTATS
L’application des connaissances tirées d’une étude rigoureuse et convaincante à un scénario clinique n’est pas toujours un gage de succès. Certains professionnels de la santé peuvent ne pas être à l’aise à l’idée d’appliquer sur-le-champ des données issues de la médecine factuelle au traitement d’un patient, surtout si elles ne sont pas conformes à l’opinion d’experts reconnus, aux pratiques courantes ou à la politique de l’établissement.
De plus, l’expertise clinique du praticien sur les plans de la surveillance et de l’évaluation des progrès du patient peut l’amener à conclure qu’une décision prise sur la foi de données factuelles ne produit pas des résultats optimaux chez un patient en particulier, et qu’il faut modifier le traitement ou réorienter la démarche thérapeutique.
Exemple :
L’intégration de résultats
Si Julie opte pour un traitement à l’aide du montélukast, il faudra surveiller le traitement, réduire la dose de stéroïdes et être à l’affût d’exacerbations de son asthme. Sa mère va surveiller étroitement son asthme pendant qu’on diminue progressivement la dose de stéroïdes en inhalation et va lui administrer sa dose quotidienne de montélukast. La mère de Julie est extrêmement satisfaite du médicament proposé par le médecin, si bien que la dose de stéroïdes pourra probablement être réduite.

AUTO-ÉVALUATION
Q1 :
Nommez les 5 étapes de la médecine factuelle.
Q2 :
Quelles sont les 4 composantes de questions cliniques bien formulées.
Q3 :
Énumérez au moins 5 types de questions cliniques qui déterminent la catégorie d’essai qu’il faut rechercher.
Q4 :
Énumérez au moins 5 questions auxquelles il faut répondre pour établir la validité de données cliniques.
Q5 :
Nommez plusieurs éléments que le médecin doit considérer lorsqu’il souhaite utiliser des données factuelles pour le traitement d’un patient.
Q6 :
Donnez 3 raisons pour lesquelles un professionnel de la santé pourrait décider de ne pas appliquer des données obtenues à la suite d’une recherche au traitement d’un patient.
RÉSULTATS DE L’AUTO-ÉVALUATION
Q1 :
Nommez les 5 étapes de la médecine factuelle.
- La formulation de questions cliniques
- La recherche de réponses
- L’évaluation des données
- L’intégration et la mise en application des données
- La surveillance et l’évaluation des résultats
R : Chapitre 4 : Les cinq étapes de la médecine factuelle (1.4)
Q2 :
Quelles sont les 4 composantes de questions cliniques bien formulées?
- Le patient
- L’intervention
- La comparaison de l’intervention avec une autre solution
- L’objectif (les résultats souhaités)
R : Chapitre 4. Sujet 1 : Première étape : la formulation de questions
Q3 :
Énumérez au moins 5 types de questions cliniques qui déterminent la catégorie d’essai qu’il faut rechercher.
- Prévention
- Examen clinique
- Diagnostic
- Traitement
- Causes
- Pronostic
R : Chapitre 4. Sujet 2 : Deuxième étape : la recherche de réponses (1.4.2)
Q4 :
Énumérez au moins 5 questions auxquelles il faut répondre pour établir la validité de données cliniques.
- Quelle est la solidité des données (envergure et précision de l’étude)?
- Les résultats sont-ils uniformes?
- Sont-ils crédibles?
- L’intervention procure-t-elle des bienfaits cliniquement importants aux patients?
- L’essai a-t-il été conçu et mené suivant une méthodologie et un protocole rigoureux?
- Les résultats constituent-ils une estimation non biaisée de l’effet du traitement?
- Tous les paramètres importants ont-ils été pris en compte?
- Le rapport risques-bienfaits est-il adéquat en l’occurrence?
- Quel effet le traitement aura-t-il sur le patient?
- Le patient peut-il se comparer à la population visée par l’essai?
R : Chapitre 4. Sujet 3 : Troisième étape : l’évaluation des données (1.4.3)
Q5 :
Nommez plusieurs éléments que le médecin doit considérer lorsqu’il souhaite intégrer des données factuelles pour le traitement d’un patient.
- Les différences au chapitre du métabolisme du médicament
- Les réponses immunitaires
- Les facteurs propres au milieu
- Le profil de la maladie du patient par rapport à celui de la population visée par l’essai
- La fidélité au traitement
- L’inscription dans une liste de médicaments
- Les maladies concomitantes et les effets indésirables
R : Chapitre 4. Sujet 4 : Quatrième étape : l’intégration et la mise en application des données (1.4.4)
Q6 :
Donnez 3 raisons pour lesquelles un professionnel de la santé pourrait décider de ne pas appliquer des données obtenues à la suite d’une recherche au traitement d’un patient.
- Ces données ne sont pas conformes à l’opinion d’experts reconnus ou aux pratiques courantes.
- Elles ne sont pas conformes à la politique de l’établissement.
- Leur mise en application ne produit pas des résultats optimaux.
R : Chapitre 4. Sujet 5 : Cinquième étape : la surveillance et l’évaluation des résultats (1.4.5)
LA MÉDECINE FACTUELLE DANS LE CABINET DU PROFESSIONNEL DE LA SANTÉ
Les avantages découlant de l’application de données cliniques valides et éprouvées pour la prévention des maladies et l’examen clinique, le diagnostic, la détermination des causes d’une maladie ainsi que l’établissement d’un pronostic militent en faveur de la médecine factuelle. Cela dit, tous les médecins n’embrasseront peut-être pas la médecine factuelle et n’exploiteront peut-être pas toutes ses possibilités.
Dès lors, il appartient au professionnel pharmaceutique de déterminer quand et comment il convient d’aborder la médecine factuelle avec des professionnels de la santé. Parallèlement, il doit être sensible aux autres conditions favorisant la discussion de cette question dans le cadre d’une visite.
Le présent chapitre traite des éléments qui doivent être pris en considération lorsqu’on discute de médecine factuelle avec des professionnels de la santé en milieu clinique; ces éléments sont les suivants :
-
-
- les incidences réglementaires de la médecine factuelle;
- les difficultés posées par la médecine factuelle en situation clinique; et
- les échanges avec les professionnels pharmaceutiques.
-

 LES INCIDENCES RÉGLEMENTAIRES DE LA MÉDECINE FACTUELLE
LES INCIDENCES RÉGLEMENTAIRES DE LA MÉDECINE FACTUELLE
Les professionnels pharmaceutiques sont uniquement autorisés à parler de sujets cliniques à l’intérieur du cadre de la monographie pour les types de patients et de maladies (et autres troubles de santé) pour lesquels le produit est indiqué.
En dehors de la monographie et des renseignements destinés au patient, les professionnels doivent, lorsqu’il s’agit d’articles parus dans des publications approuvées par des professionnels de la médecine, se limiter aux tirés à part qu’ils sont autorisés à emporter avec eux et à distribuer.
En raison de la pratique de la médecine factuelle, les professionnels de la santé peuvent amener la discussion sur 2 terrains délicats :
-
-
- l’emploi d’un produit pharmaceutique dans une indication non approuvée; et
- des articles cliniques que les professionnels ne sont pas autorisés à commenter.
-
Il importe d’être capable de répondre correctement aux affirmations et aux questions pour mener un entretien à bonne fin tout en respectant les textes législatifs et réglementaires applicables. Dans la plupart des cas, il convient de diriger le médecin vers une ressource approuvée, comme une base de données traitant plus à fond du sujet, ou un spécialiste habilité à parler de l’utilisation d’un produit dans une indication non approuvée ou d’articles cliniques non approuvés.
LES DIFFICULTÉS POSÉES PAR LA MÉDECINE FACTUELLE EN SITUATION CLINIQUE
Les médecins n’ont pas la tâche facile lorsqu’ils doivent traiter de l’information afin de répondre aux besoins des patients. Certains cliniciens ne connaissent pas les moyens technologiques à leur disposition ou n’ont pas accès à des systèmes de recherche informatiques, surtout lors de rencontres clinicien-patient.
 D’autres peuvent ne pas connaître la démarche « question-recherche-évaluation clinique-application-évaluation » à la base de la médecine factuelle ou n’ont tout simplement pas le temps de l’incorporer à leurs activités.
D’autres peuvent ne pas connaître la démarche « question-recherche-évaluation clinique-application-évaluation » à la base de la médecine factuelle ou n’ont tout simplement pas le temps de l’incorporer à leurs activités.
En outre, les contraintes réglementaires, administratives ou économiques imposées par le système de soins de santé font parfois obstacle à la mise en application de données judicieuses lors de la prise de décisions cliniques.

 LES ÉCHANGES AVEC LES PROFESSIONNELS PHARMACEUTIQUES
LES ÉCHANGES AVEC LES PROFESSIONNELS PHARMACEUTIQUES
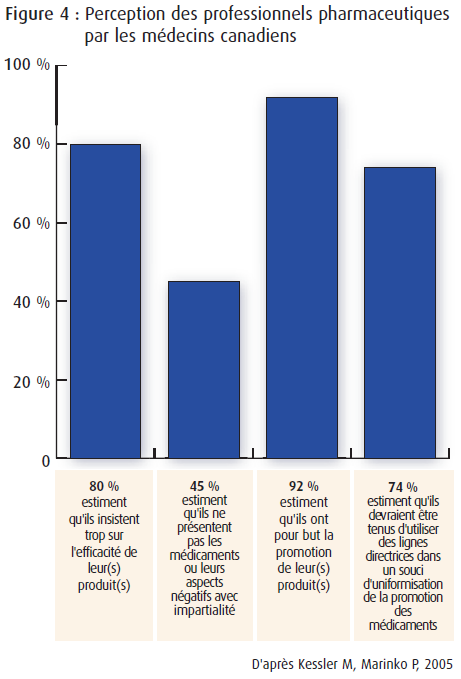
Un sondage réalisé en 1996 révélait l’insatisfaction des médecins canadiens à l’égard de la qualité de l’information que l’industrie pharmaceutique leur communiquait par l’intermédiaire de ses professionnels pharmaceutiques (voir ci-contre).
Vu les difficultés auxquelles les prescripteurs doivent faire face, les professionnels pharmaceutiques doivent troquer le modèle promotionnel contre un modèle de soutien clinique en se servant de la médecine factuelle pour aider les professionnels de la santé à trouver rapidement des réponses pertinentes et d’actualité aux problèmes de traitement des patients.
Les professionnels pharmaceutiques peuvent tirer parti de la médecine factuelle en s’employant à influencer non plus les habitudes de prescription, mais plutôt le comportement clinique; ils doivent à cet égard comprendre où intervenir dans ce que Kessler et Marinko appellent le « mode de pensée du médecin » présidant à la prise de décisions cliniques.
-
-
- Identification (d’un problème clinique)
- Découverte (de données cliniques)
- Évaluation (des données)
- Éxécution (prise d’une décision clinique)
-
Les professionnels de la santé seront plus réceptifs au rôle que les professionnels pharmaceutiques peuvent jouer si ces derniers peuvent leur présenter des données cliniques qui tiennent compte de biais* ou de lacunes possibles; ce faisant, ils accroîtront la validité des données et leur crédibilité en tant que présentateur.
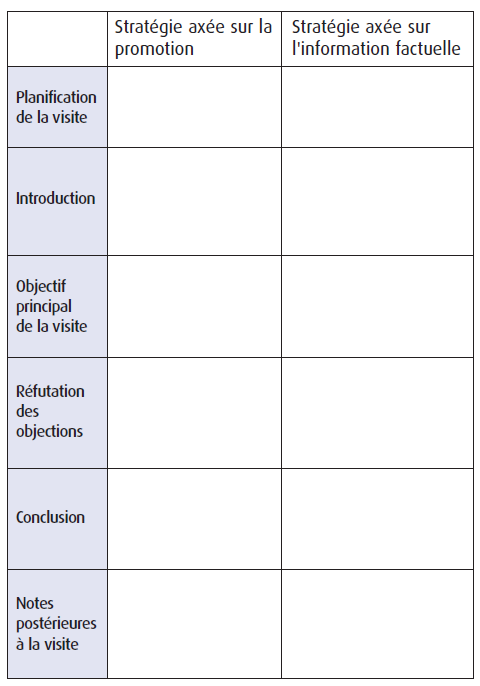
EXERCICE : RÉORIENTER LA STRATÉGIE DE VISITE
Sachant qu’il existe de nouvelles possibilités permettant d’influencer le comportement clinique, servez-vous du tableau ci-après pour déterminer comment vous pouvez recourir à une stratégie axée sur l’information factuelle lors de votre prochaine visite.
AUTO-ÉVALUATION
Q1 :
Décrivez 2 situations où un professionnel pharmaceutique ne peut discuter de médecine factuelle avec un médecin.
Q2 :
Nommez des obstacles qui nuisent aux professionnels de la santé dans la mise en application de la médecine factuelle dans leurs activités quotidiennes.
Q3 :
Afin de mieux répondre aux besoins des médecins, les professionnels pharmaceutiques devraient envisager :
RÉSULTATS DE L’AUTO-ÉVALUATION
Q1 :
Décrivez 2 situations où un professionnel pharmaceutique ne peut discuter de médecine factuelle avec un médecin.
- Les données laissent entrevoir l’utilisation d’un produit pharmaceutique dans une indication non approuvée
- Les données proviennent d’un article clinique non approuvé
R : Chapitre 5. Sujet 1 : Les incidences réglementaires de la médecine factuelle (1.5.1)
Q2 :
Nommez des obstacles qui nuisent aux professionnels de la santé dans la mise en application de la médecine factuelle dans leurs activités quotidiennes.
- Ils ne connaissent pas la démarche à la base de la médecine factuelle.
- Ils ne connaissent pas les moyens technologiques à leur disposition.
- Ils n’ont pas accès à des systèmes de recherche informatiques.
- Ils ne disposent pas de systèmes de recherche informatiques dans leur cabinet ou leur clinique.
- Ils se heurtent à des contraintes réglementaires, administratives ou économiques.
- Ils manquent de temps.
R : Chapitre 5. Sujet 2 : Les difficultés posées par la médecine factuelle en situation clinique (1.5.2)
Q3 :
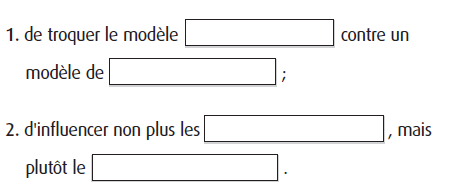
Afin de mieux répondre aux besoins des médecins, les professionnels pharmaceutiques devraient envisager :
- de troquer le modèle promotionnel contre un modèle de soutien clinique;
- d’influencer non plus les habitudes de prescription, mais plutôt le comportement clinique.
R : Chapitre 5. Sujet 3 : Les échanges avec les professionnels pharmaceutiques (1.5.3)
RÉSUMÉ DU MODULE
Dans ce module, on a abordé les thèmes ci-après ayant trait à des notions élémentaires de médecine factuelle.
La médecine factuelle réunit 3 grandes composantes :
-
-
- des études solides et pertinentes,
- l’expertise clinique et
- les besoins du patient.
-
Les arguments en faveur de la médecine factuelle sont :
-
-
- les lacunes des ressources et processus cliniques traditionnels;
- les avantages de la résolution de problèmes par la médecine factuelle; et
- le fait que la plupart des limites de la médecine factuelle peuvent être surmontées.
-
La démarche de la médecine factuelle repose sur :
-
-
- la formulation de questions selon les besoins du patient;
- la recherche de réponses factuelles;
- l’évaluation et la validation des données;
- la considération et la mise en application des données dans la pratique clinique; et
- le suivi des patients en vue de l’évaluation et de l’amélioration des résultats.
-
De nombreuses considérations doivent être prises en compte pour la mise en application de la médecine factuelle dans le cabinet du praticien :
-
-
- les conflits et les limites imputables aux restrictions réglementaires;
- les difficultés auxquelles se heurtent les professionnels de la santé aux chapitres de l’adoption et de la mise en application de la médecine factuelle; et
- le rôle des professionnels pharmaceutiques relativement à la médecine factuelle.
-
