MODULE 1: Anatomie et physiologie de l’appareil locomoteur
Introduction au module
L’appareil locomoteur regroupe l’ensemble des muscles, des os, des articulations et des structures connexes qui servent au mouvement des différentes parties du corps.
Les os fournissent à l’organisme le soutien rigide dont il a besoin. En d’autres termes, ils constituent la charpente du corps humain.
Les articulations constituent, quant à elles, les liens portants entre les os. De concert avec les muscles, elles assurent le mouvement de certaines parties du squelette.
Les muscles, tout comme les os et les articulations, aident à maintenir le corps droit et lui permettent de bouger. Les muscles contiennent des fibres contractiles spécialisées qui entraînent et permettent la mobilité des parties du corps.
Chaque composante de l’appareil locomoteur est formée de tissu conjonctif. Les cellules du tissu conjonctif produisent les tissus fibreux, osseux et cartilagineux qui supportent les autres tissus et organes du corps et les unissent entre eux.
Dans le présent module, nous allons traiter de l’anatomie et de la physiologie des composantes de l’appareil locomoteur.
Structure du module
Le présent module est divisé en 4 chapitres :
CHAPITRE 1 : Anatomie et physiologie des os
CHAPITRE 2 : Anatomie et physiologie des articulations
CHAPITRE 3 : Anatomie et physiologie des muscles
CHAPITRE 4 : Anatomie et physiologie des tissus conjonctifs
CHAPITRE 1: Anatomie et physiologie des os
Objectifs d’apprentissage
Après la lecture de ce chapitre, vous devriez être en mesure d’atteindre les objectifs suivants :
- Nommer les trois types de cellules osseuses et énoncer leur fonction respective.
- Énoncer l’emplacement de l’os cortical et de l’os trabéculaire.
- Énoncer l’emplacement de la moelle osseuse rouge et jaune.
- Nommer les deux types de membranes présentes dans les os et énoncer leur fonction respective.
- Énoncer les principales fonctions des os.
- Décrire l’ossification, la calcification et le remodelage osseux.
Structure des os
L’os est un organe vivant constitué de cellules et de tissus osseux.
1) Cellules osseuses
Le tissu osseux se compose de trois types de cellules osseuses.
- Ostéoblastes* – Les ostéoblastes sont les cellules de la formation osseuse. Ils sécrètent du collagène* (une protéine flexible) pour former une matrice qui se calcifiera.
- Ostéocytes* – Les ostéocytes sont des ostéoblastes entourés de la matrice calcifiée. Les ostéocytes maintiennent les os, mais ne produisent pas de nouveaux tissus osseux.
- Ostéoclastes* – Les ostéoclastes contribuent à la résorption osseuse (destruction de la matière osseuse).
2) Os
Le squelette se compose de 206 os, dont certains sont illustrés à la figure 1.1-1.
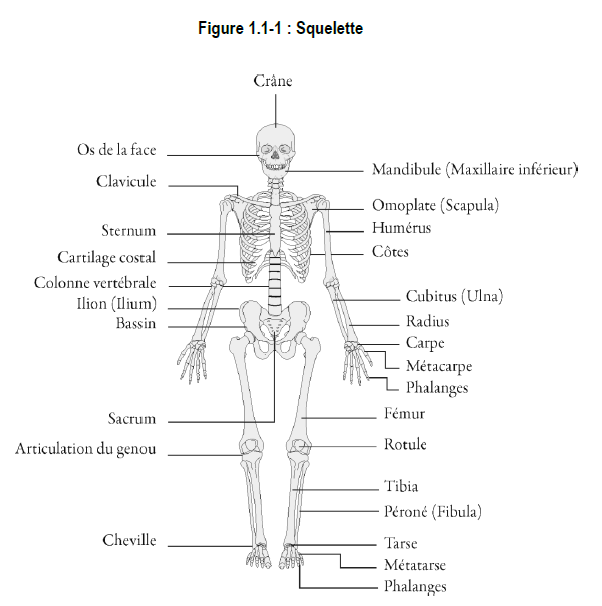
Saviez-vous que…?
La matrice organique des os est constituée de fibres de collagène dans une proportion de 90 à 95 %. Le reste est une substance gélatineuse homogène, appelée « substance fondamentale », qui se compose de polysaccharides et de protéines.
Les os des bras et des jambes (figure 1.1-2) sont les os longs. Ces os comportent un long corps ou diaphyse *, située entre deux extrémités, l’épiphyse* proximale et l’épiphyse distale.
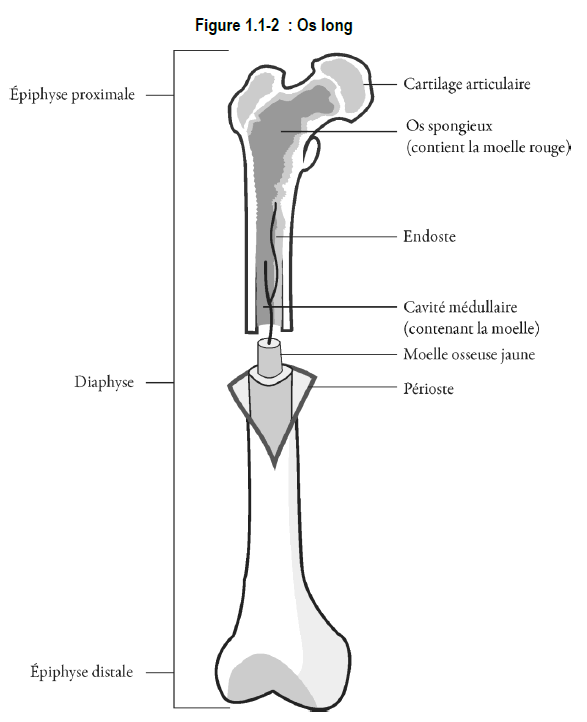
Il existe deux sortes d’os dans l’organisme :
- l’os cortical – il forme la couche externe dure des os; le tissu osseux cortical, ou compact, est plus dense et renferme moins d’espace que l’os trabéculaire;
- l’os trabéculaire – présent dans les vertèbres, le sternum, le bassin et la cavité des os longs; également appelé « tissu osseux spongieux », l’os trabéculaire se compose de lamelles ou plaques osseuses reliées les unes aux autres; peu solide et de faible densité, il occupe toutefois une grande surface.
Les os contiennent deux types de moelle osseuse :
- la moelle rouge – présente à l’extrémité des os longs et au centre des autres os; la moelle rouge fabrique les globules sanguins;
- la moelle jaune – surtout présente dans la cavité centrale des os longs, elle contient de grandes quantités de matières grasses.
3) Membranes
Deux membranes sont associées aux os :
- le périoste – l’enveloppe extérieure des os; cette membrane contient des ostéoblastes essentiels à la croissance et à la réparation des os, des vaisseaux sanguins et lymphatiques qui nourrissent le tissu osseux ainsi que des fibres nerveuses;
- l’endoste – membrane qui tapisse la cavité médullaire; il contient des cellules qui participent à la croissance et à la réparation du tissu osseux.
Fonctions des os
Les os remplissent plusieurs fonctions. Ils :
- soutiennent le corps;
- contribuent à la mobilité du corps;
- protègent les structures délicates comme l’encéphale, la moelle épinière et le coeur;
- emmagasinent le calcium et le phosphore, qui seront libérés dans l’organisme lorsque celui-ci en aura besoin;
- produisent les globules sanguins grâce à la moelle rouge.
Formation osseuse
Comme les os sont des organes vivants constitués de cellules et de tissus, ils sont l’objet d’un processus continu de formation (ossification) et de décomposition (résorption). Le remplacement des vieux tissus osseux par de nouveaux tissus s’appelle le remodelage. Le remodelage osseux (ou renouvellement) est un processus continu qui détermine la taille, la forme, l’architecture et la solidité des os.
1) Ossification
L’ossification commence pendant les deuxième et troisième mois de la vie embryonnaire. Les ostéoblastes sécrètent la substance organique intercellulaire qui constitue les os. Comparativement à un os mature, cet os immature contient davantage de cellules et de fibres et moins de substance minérale et solidarisante. Il contient également une grande quantité de collagène. L’ossification de tous les os est terminée vers l’âge de 25 ans.
2) Calcification
Pendant la calcification, des composés de calcium sont déposés dans la matière intercellulaire. Lorsque les ostéoblastes sont complètement entourés par la matière intercellulaire durcie, on les appelle « ostéocytes ». Les ostéocytes maintiennent l’os et régularisent le métabolisme osseux.
Les os des enfants sont relativement souples parce qu’ils contiennent plus de cartilage* et moins de calcium que les os des adultes. Le cartilage se compose de chondrocytes*, de collagène et d’une substance fondamentale constituée de protéoglycanes*.
Au fil du vieillissement, les os remplacent peu à peu le cartilage. Ainsi, les os des personnes âgées contiennent une proportion plus élevée de minéraux par rapport à celle du cartilage et du collagène : ils sont donc plus cassants.
3) Remodelage
Comme le montre la figure 1.1-3, les vieux tissus osseux sont continuellement remplacés par de nouveaux tissus grâce à un processus appelé « remodelage ». À mesure que les ostéoclastes résorbent la matière osseuse, les ostéoblastes la renouvellent.
s’appelle le type d’os qui se trouve dans le bassin?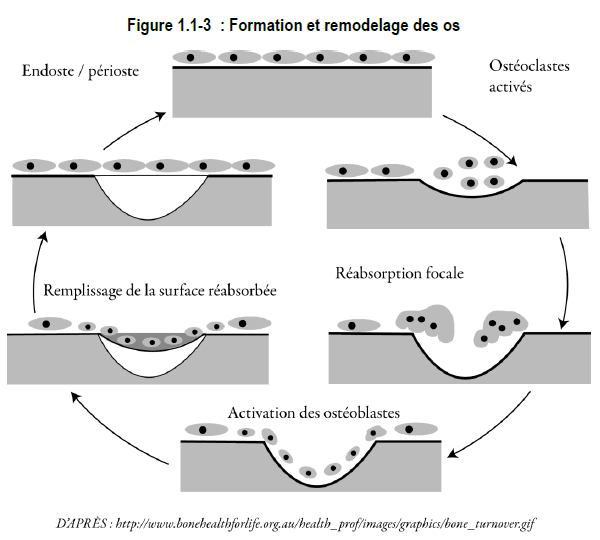
Saviez-vous que…?
Les cellules qui assurent le remodelage osseux (ostéoclastes, ostéoblastes, ostéocytes) sont parfois appelées « unités multicellulaires de remodelage ».
Environ 25 % du tissu osseux trabéculaire se renouvelle chaque année. Après l’adolescence, la masse osseuse continue d’augmenter. Elle atteint un sommet entre 30 et 35 ans (pic de masse osseuse). Passé cet âge, la vitesse de la résorption osseuse dépasse légèrement celle de la formation, si bien que la masse osseuse diminue de 0,3-0,5 % par année chez l’homme et la femme.
Diverses substances règlent le remodelage osseux (tableau 1.1-1). Les facteurs essentiels du développement des ostéoclastes et du remodelage osseux ont été découverts récemment : il s’agit de la protéine RANKL* (receptor activator of NFκB ligand), de son récepteur (RANK) et de l’ostéoprotégérine (OPG).
L’ostéoclastogenèse et le remodelage osseux dépendent directement de la production de RANKL par les lymphocytes T* activés. La liaison du ligand RANKL à son récepteur déclenche la formation des ostéoclastes et l’activation des ostéoclastes matures. L’OPG est en quelque sorte un leurre agissant comme un récepteur disputant le RANKL au RANK. L’OPG inhibe donc efficacement la maturation et l’activation des ostéoclastes.
À la ménopause, en raison de la carence oestrogénique, les femmes vivent une période de perte osseuse accélérée qui dure au moins 10 ans, après quoi le taux de déperdition osseuse revient à une valeur stable, semblable à celle des hommes.
Saviez-vous que…?
Si la résorption osseuse est plus importante que la formation osseuse, une déperdition osseuse irréversible peut se produire. Ainsi, l’ostéoporose est une détérioration de la microarchitecture osseuse qui survient lorsque les ostéoclastes résorbent la matière osseuse plus rapidement que les ostéoblastes la renouvellent.
RÉSUMÉ — CHAPITRE 1 : Anatomie et physiologie des os
Les os sont des organes vivants formés de cellules et de tissus. Le tissu osseux se compose de trois types de cellules :
- les ostéoblastes – sécrètent du collagène pour former une matrice qui se calcifie.
- les ostéocytes – maintiennent les os, mais ne produisent pas de nouveau tissu osseux.
- les ostéoclastes – participent à la résorption des os (destruction de la matière osseuse).
Les os longs contiennent de la moelle rouge, qui joue un rôle important dans la production des globules sanguins, et de la moelle jaune, qui contient de grandes quantités de matières grasses. Le périoste recouvre la surface extérieure des os. L’endoste tapisse la cavité médullaire.
Les os remplissent les fonctions suivantes :
- ils soutiennent le corps;
- ils aident le corps à bouger;
- ils protègent les structures délicates comme l’encéphale, la moelle épinière et le coeur;
- ils emmagasinent le calcium et le phosphore, qui seront libérés dans l’organisme lorsque celui-ci en aura besoin;
- ils produisent les globules sanguins grâce à la moelle rouge.
Les os sont l’objet d’un remodelage continuel par les ostéoblastes et les ostéoclastes. L’ostéoclastogenèse et le remodelage osseux dépendent directement de la production de RANKL par les lymphocytes T activés.
AUTOÉVALUATION — CHAPITRE 1 : Anatomie et physiologie des os
1.
Nommez les trois types de cellules osseuses et leur fonction respective.

2.
Comment s’appelle le type d’os qui se trouve dans le bassin?
_________________________________________
3.
Dans les os longs, la moelle osseuse rouge se trouve ______________________, tandis que la moelle osseuse jaune se trouve surtout ______________________.
4.
La périoste est l’enveloppe extérieure des os et l’endoste tapisse la cavité médullaire.
a) Vrai
b) Faux
5.
Énoncez 5 fonctions des os.
1) _____________________________
2) _____________________________
3) _____________________________
4) _____________________________
5) _____________________________
6.
Quel est l’autre terme employé pour désigner la formation osseuse?
______________________________________________
7.
Le durcissement des os est causé par le dépôt de ________________________ dans la substance intercellulaire. On désigne ce processus sous le nom de _______________________________.
8.
Pendant le remodelage osseux, les ______________________ résorbent les os et les _____________________ renouvellent la matrice.
9.
Le facteur essentiel à la maturation et à l’activation des ostéoclastes est ______________________.
CORRIGÉ de L’AUTOÉVALUATION — CHAPITRE 1 : Anatomie et physiologie des os
1.

2.
L’os trabéculaire
3.
Dans les os longs, la moelle osseuse rouge se trouve à l’extrémité des os, tandis que la moelle osseuse jaune se trouve surtout dans la cavité centrale des os.
4.
a) Vrai
5.
1) Ils soutiennent le corps.
2) Ils contribuent à la mobilité du corps.
3) Ils protègent les structures délicates comme l’encéphale, la moelle épinière et le coeur.
4) Ils emmagasinent le calcium et le phosphore, qui seront libérés dans l’organisme lorsque celui-ci en aura besoin.
5) Ils produisent les globules sanguins, grâce à la moelle rouge.
6.
L’ossification
7.
Le durcissement des os est causé par le dépôt de calcium dans la substance intercellulaire. On désigne ce processus sous le nom de calcification.
8.
Pendant le remodelage osseux, les ostéoclastes résorbent les os et les ostéoblastes renouvellent la matrice.
9.
Le facteur essentiel à la maturation et à l’activation des ostéoclastes est le RANKL (receptor activator of NFκB ligand).
CHAPITRE 2 : Anatomie et physiologie des articulations
Objectifs d’apprentissage
Après la lecture de ce chapitre, vous devriez être en mesure d’atteindre les objectifs suivants :
- Décrire les types d’articulations selon leur structure et leur fonction.
- Énoncer la fonction des principales structures anatomiques d’une articulation synoviale.
- Décrire l’innervation et l’alimentation des articulations synoviales.
Classification des articulations
L’articulation* est le le point de jonction ou d’union de deux ou plusieurs os. L’amplitude des mouvements associée à chaque articulation dépend de sa structure et va de l’immobilité à la mobilité totale.
Dans le tableau 1.2-1, les articulations sont classées selon leur structure, puis selon leur fonction.
La classification structurale se fonde sur la nature de la matière qui unit les os ainsi que sur la présence ou l’absence d’une cavité articulaire. Sur le plan structural, les articulations sont classées en trois catégories : articulations fibreuses, articulations cartilagineuses ou articulations synoviales.
La classification fonctionnelle se fonde sur l’amplitude de mouvement permise par l’articulation et comprend les classes suivantes : les synarthroses, les amphiarthroses et les diarthroses. Les synarthroses et les amphiarthroses se trouvent principalement aux endroits où des liens osseux fermes et une protection des organes internes sont essentiels.
En général, les articulations fibreuses sont immobiles, et les articulations synoviales sont totalement mobiles. Quant aux articulations cartilagineuses, certaines sont rigides, tandis que d’autres sont semi-mobiles.
Articulations synoviales
Puisque les affections articulaires touchent principalement les articulations synoviales, nous nous pencherons davantage sur ce type d’articulation.
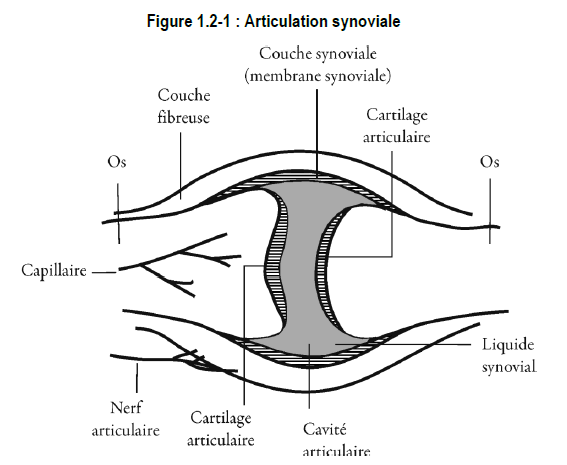
Les articulations synoviales sont celles où les os mobiles sont séparés par une cavité articulaire remplie de liquide. Cette structure permet une grande amplitude de mouvement. La plupart des articulations du corps sont de type synovial.
Les particularités des articulations synoviales (figure 1.2-1) sont :
- un cartilage articulaire;
- une cavité articulaire;
- du liquide synovial;
- une capsule articulaire;
- des structures de renforcement.
1) Cartilage articulaire
Le cartilage articulaire est un revêtement élastique qui joue le rôle d’amortisseur et empêche le frottement entre les os en mouvement. Ce cartilage, souvent appelé cartilage hyalin*, contient du tissu conjonctif composé de collagène et de protéoglycanes synthétisés localement par les chondrocytes. Le collagène donne de la tenue au cartilage articulaire et lui permet de résister aux forces tangentielles (cisaillement) du mouvement, tandis que les protéoglycanes lui permettent de résister aux forces de compression.
Les fibres collagènes forment une trame dense parsemée de molécules de protéoglycanes. Ces molécules se lient aux molécules d’eau et les emmagasinent en grande quantité. L’effet de protection des os est attribuable à la libération de l’eau emmagasinée lorsque l’articulation est sollicitée. La pression de gonflement des protéoglycanes confère également à la structure sa rigidité. Ainsi, la structure collagène-protéoglycanes aide l’articulation en la rendant plus résistante à l’usure provoquée par une sollicitation mécanique ou un travail continu.
Le collagène joue un rôle essentiel dans le cartilage. Un manque de collagène mène à la détérioration du cartilage et finit par endommager l’articulation.
2) Cavité articulaire
La cavité articulaire est recouverte d’une couche dense de tissu conjonctif qui forme la capsule externe de l’articulation et s’unit aux ligaments autour de l’articulation. C’est la cavité articulaire qui contient le liquide synovial.
3) Liquide synovial
Le liquide synovial est une substance jaune pâle, translucide et épaisse, qui occupe les espaces libres dans la cavité articulaire. Il contient très peu de cellules. C’est essentiellement l’acide hyaluronique* sécrété par la membrane synoviale* qui donne au liquide synovial sa consistance visqueuse. Le liquide interstitiel dérivé du plasma sanguin dilue l’acide hyaluronique. Le mouvement d’une articulation a pour effet de réchauffer le liquide synovial et, du coup, de diminuer sa viscosité.
Le liquide synovial assure plusieurs fonctions, notamment :
- il lubrifie les surfaces articulaires et empêche les cartilages de frotter les uns contre les autres, ce qui en prévient l’érosion (il favorise donc le glissement des pièces les unes sur les autres);
- il nourrit le cartilage articulaire;
- il contient des phagocytes* qui débarrassent la cavité des microbes ou des débris cellulaires provenant de l’usure que provoque l’activité articulaire;
- il contribue à la stabilité de l’articulation en formant un joint adhésif qui permet le mouvement.
En temps normal, les articulations ne contiennent qu’une fine pellicule de liquide synovial. Par exemple, les grandes articulations comme le genou renferment environ un millilitre de liquide synovial. L’inflammation et les autres processus pathologiques qui affectent l’articulation modifient le volume, la composition, le contenu cellulaire et les propriétés physiques du liquide synovial.
Un épanchement*, à savoir une augmentation de la quantité de liquide synovial, peut déstabiliser l’articulation et y augmenter la pression. L’analyse du liquide synovial est importante dans le diagnostic des troubles articulaires. Par exemple, la polyarthrite rhumatoïde est associée à un liquide synovial d’apparence séreuse et trouble.
Saviez-vous que…?
L’arthrose découle d’une synthèse et d’une régénération anormales du cartilage articulaire dans les articulations synoviales.
4) Capsule articulaire
La cavité articulaire est recouverte d’une capsule articulaire composée de deux couches. La couche externe est une capsule fibreuse résistante et flexible qui s’unit au périoste des os de l’articulation.
La couche interne, appelée « couche synoviale », « membrane synoviale » ou « synoviale », s’étend de l’extrémité d’un cartilage articulaire jusqu’à l’extrémité de l’autre et tapisse l’intérieur des surfaces articulaires non recouvertes de cartilage hyalin. La membrane synoviale ne recouvre pas les surfaces de l’articulation. Elle produit l’acide hyaluronique du liquide synovial. Elle sert également de point d’entrée des nutriments et de point de sortie des déchets.
5) Structures de renforcement
- Ligaments
Les ligaments sont des bandes fibreuses constituées de faisceaux de collagène denses fixés solidement aux extrémités des os. Ils renforcent l’articulation synoviale et, en se contractant au cours des mouvements articulaires, préviennent les mouvements excessifs et protègent l’articulation contre l’affaissement. - Bourses et gaines tendineuses
Les bourses* et les gaines tendineuses* sont souvent associées aux articulations synoviales. Elles préviennent la friction avec les structures adjacentes au cours d’une activité articulaire. La bourse est un sac fibreux aplati tapissé d’une membrane synoviale et contenant une fine pellicule de liquide synovial. On la trouve souvent aux endroits où les ligaments, les muscles, la peau ou les tendons* musculaires se chevauchent et exercent une friction contre l’os.La gaine tendineuse entoure complètement le tendon soumis à la friction. On trouve une gaine tendineuse dans le poignet et la cheville.
Innervation et alimentation des articulations synoviales
Les terminaisons nerveuses se situent principalement dans la capsule articulaire, les ligaments et les tendons. Le cartilage ne contient aucun nerf ni terminaison nerveuse. Le tissu synovial compte très peu de terminaisons nerveuses, ce qui le rend, tout comme le cartilage, relativement insensible à la douleur.
Les vaisseaux sanguins, qui transportent l’oxygène et les nutriments, se terminent de façon abrupte à la jonction des os et du cartilage. L’irrigation sanguine de la membrane synoviale et des extrémités osseuses est généreuse. Le cartilage articulaire ne comporte cependant aucun vaisseau sanguin. L’alimentation du cartilage dépend donc du passage des molécules par l’interligne articulaire ou l’os sous-jacent. La composition du liquide synovial et les protéoglycanes du cartilage facilitent le transport des nutriments essentiels.
Saviez-vous que…?
La bursite est l’inflammation ou l’irritation d’une bourse. La tendinite est l’inflammation ou l’irritation d’un tendon. Les deux affections s’accompagnent de douleurs et de raideurs aggravées par le mouvement, mais elles n’entraînent pas de déformation.
RÉSUMÉ — CHAPITRE 2 : Anatomie et physiologie des articulations
Sur le plan structural, les articulations sont classées en trois catégories :
- les articulations fibreuses : les os sont unis par du tissu fibreux et les articulations ne comportent pas de cavité articulaire;
- les articulations cartilagineuses : les os sont unis par du cartilage et les articulations ne comportent aucune cavité articulaire;
- les articulations synoviales : renforcées par les ligaments, elles comportent une cavité articulaire, remplie de liquide synovial.
On classe également les articulations en fonction de l’amplitude de mouvement :
- les synarthroses : articulations immobiles;
- les amphiarthroses : articulations semi-mobiles;
- les diarthroses : articulations complètement mobiles.
Les articulations synoviales possèdent les caractéristiques suivantes :
- cartilage articulaire (cartilage hyalin) : joue le rôle d’amortisseur et empêche le frottement entre les os en mouvement;
- cavité articulaire : contient du liquide synovial et des vaisseaux sanguins, ainsi que de nombreuses terminaisons nerveuses et fibres transmettant la douleur;
- membrane synoviale (synoviale) : produit l’acide hyaluronique du liquide synovial et sert de point d’entrée des nutriments et de point de sortie des déchets;
- liquide synovial : substance visqueuse qui lubrifie les espaces libres dans la cavité articulaire, prévient l’érosion du cartilage, nourrit ce dernier et contient des phagocytes qui débarrassent la cavité des microbes ou des débris cellulaires;
- capsule articulaire : recouvre la cavité articulaire; sa couche interne, appelée « synoviale », produit l’acide hyaluronique;
- ligaments : préviennent les mouvements articulaires excessifs et protègent l’articulation contre l’affaissement;
- bourses et gaines tendineuses : contiennent du liquide synovial et agissent comme un roulement afin de prévenir la friction avec les structures adjacentes au cours d’une activité articulaire.
Les terminaisons nerveuses se situent principalement dans la capsule articulaire, les ligaments, les tendons et aux points d’insertion des ligaments et des tendons. Le tissu synovial contient très peu de terminaisons nerveuses, ce qui le rend relativement insensible à la douleur.
L’irrigation sanguine de la membrane synoviale et des extrémités osseuses est généreuse, mais le cartilage articulaire ne comporte aucun vaisseau sanguin. L’alimentation du cartilage dépend donc du passage des molécules par l’interligne articulaire ou l’os sous-jacent. La composition du liquide synovial et les protéoglycanes du cartilage facilitent le transport des nutriments essentiels.
AUTOÉVALUATION — CHAPITRE 2 : Anatomie et physiologie des articulations
1.
Associez la description de l’articulation de la colonne A et le terme approprié de la colonne B.
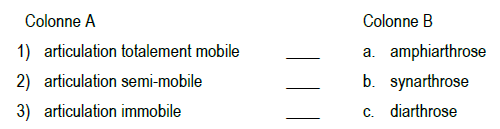
2.
Une articulation dotée d’une cavité articulaire remplie de liquide est une articulation ______________________.
3.
Associez la fonction de la colonne A et la partie de l’articulation synoviale appropriée de la colonne B.

4.
Le cartilage articulaire est une trame constituée de fibres ______________________ parsemée de ______________________.
5.
Où sont principalement situées les terminaisons nerveuses dans les articulations synoviales?
_______________________________________________
_______________________________________________
6.
D’où provient l’alimentation en nutriments du cartilage articulaire?
_____________________________________________
_____________________________________________
7.
W. T., une femme de 45 ans, consulte son médecin, car elle a les articulations des mains et des doigts enflées et douloureuses. L’examen révèle des signes d’inflammation et d’hypertrophie de la membrane tapissant les cavités articulaires. Il s’agit de la membrane ______________________.
CORRIGÉ de L’AUTOÉVALUATION — CHAPITRE 2 : Anatomie et physiologie des articulations
1.

2.
Une articulation dotée d’une cavité articulaire remplie de liquide est une articulation synoviale.
3.

4.
Le cartilage articulaire est une trame constituée de fibres collagènes parsemée de protéoglycanes.
5.
Les terminaisons nerveuses se situent principalement dans la capsule articulaire, les ligaments, les tendons et les points d’insertion des ligaments et des tendons.
6.
L’alimentation en nutriments du cartilage articulaire provient du liquide synovial ou de l’os sous-jacent.
7.
W. T., une femme de 45 ans, consulte son médecin, car elle a les articulations des mains et des doigts enflées et douloureuses. L’examen révèle des signes d’inflammation et d’hypertrophie de la membrane tapissant les cavités articulaires. Il s’agit de la membrane synoviale.
CHAPITRE 3 : Anatomie et physiologie des muscles
Objectifs d’apprentissage
Après avoir lu le présent chapitre, vous devriez être en mesure d’atteindre les objectifs suivants :
- Énumérer les trois types de muscles et préciser leur fonction dans le corps.
- Décrire la structure des muscles du squelette.
- Faire la différence entre l’excitabilité et la contractilité des muscles.
- Décrire la transmission d’un influx nerveux à la jonction neuromusculaire.
- Distinguer le rôle de l’acétylcholine de celui de l’acétylcholinestérase dans la transmission neuromusculaire.
- Expliquer le rôle du calcium et de la troponine dans la contraction musculaire.
- Indiquer la source d’énergie sollicitée dans la contraction musculaire.
Types de muscles
Tout comme les os et les articulations, les muscles sont nécessaires au maintien du corps en position verticale et au mouvement. Le corps est doté de trois types de tissus musculaires : muscle lisse, muscle cardiaque et muscle squelettique.
1) Muscle lisse
Les muscles lisses sont principalement situés sur les parois des organes creux et des vaisseaux sanguins. Leur action est involontaire. Les muscles lisses permettent aux aliments et aux déchets de descendre le long du tube digestif, contribuent à la circulation sanguine et facilitent le mouvement de l’urine dans les conduits qui la transportent à partir des reins.
2) Muscle cardiaque
Le muscle cardiaque est le muscle qui constitue la paroi du coeur. Il s’agit, ici encore, d’un muscle involontaire. Il produit les contractions régulières du coeur, appelées « battements », et permet à celui-ci de pomper le sang.
3) Muscle squelettique
La plupart des muscles squelettiques sont attachés aux os. Ces muscles représentent de 40 à 50 % des muscles du corps. Leur action est volontaire. L’action des muscles squelettiques produit les mouvements du corps. Dans le présent chapitre, nous nous concentrerons sur les muscles squelettiques, puisque ce sont eux qui sont associés aux os et aux articulations.
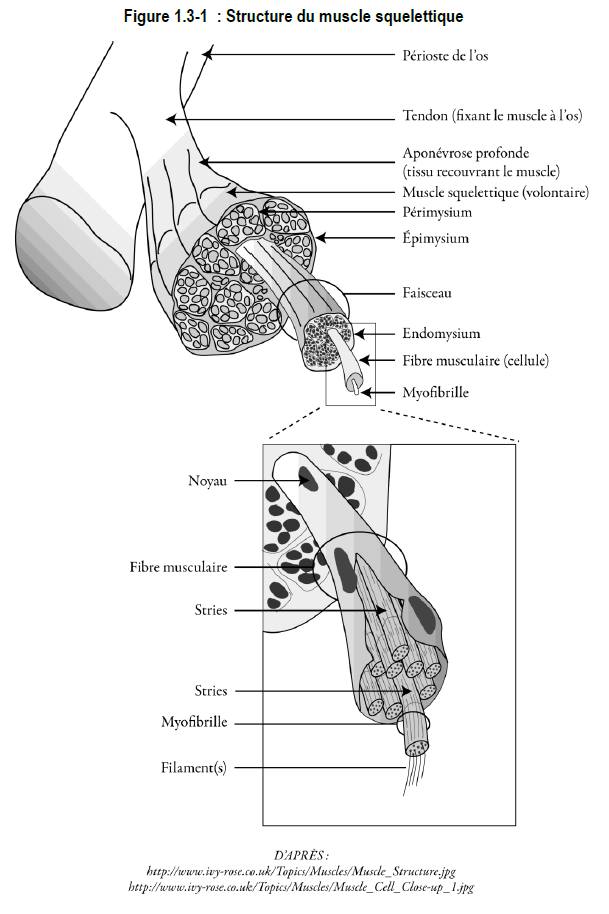
Structure du muscle squelettique
Les cellules du muscle squelettique sont longues et filiformes; c’est pourquoi on les appelle les fibres musculaires. Chaque cellule comporte de nombreux noyaux.
Chaque fibre d’un muscle squelettique contient des fils de protéines, ou filaments, appelés actine*, myosine*, troponine*, et tropomyosine*. La disposition régulière de ces protéines donne aux cellules une apparence striée.
Les fibres musculaires sont regroupées en faisceaux unis par du tissu conjonctif. Le muscle entier est constitué de ces faisceaux et est entouré d’une gaine solide de tissu conjonctif, l’épimysium.
La plupart des muscles squelettiques sont reliés au squelette par au moins deux points d’insertion. Les tendons, composés de tissu conjonctif, sont des structures spécialisées qui participent à la fixation des muscles aux os.
La plupart des muscles fonctionnent en paires ou en groupes. On appelle « muscle agoniste » (synergiste) le muscle (ou les muscles) principalement responsable de l’action. Le muscle qui produit un mouvement opposé est le muscle antagoniste. Lorsque le muscle agoniste se contracte pour exécuter une action particulière, le muscle antagoniste doit se détendre. Cette interaction des muscles permet la réalisation de mouvements fluides et coordonnés.
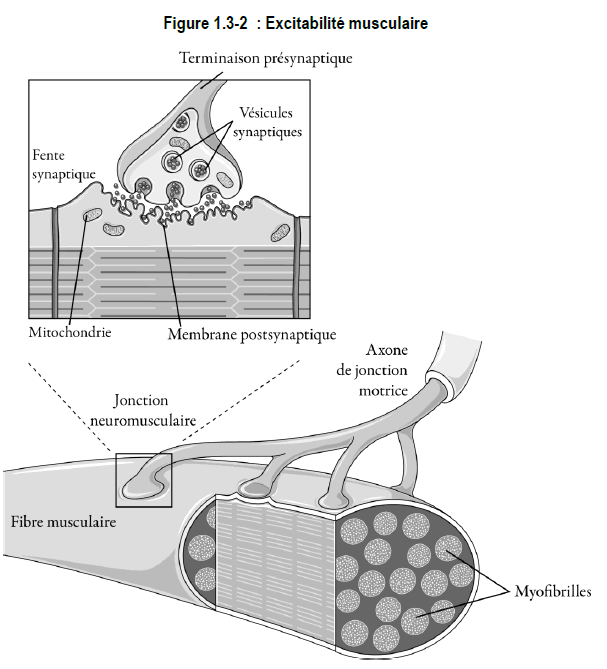
Excitabilité musculaire
On parle de l’excitabilité musculaire (ou irritabilité) pour désigner la capacité d’un muscle à réagir à une stimulation chimique, électrique ou mécanique. Les muscles squelettiques sont habituellement excités par les impulsions nerveuses transmises par les fibres des nerfs moteurs.
L’impulsion nerveuse part du cerveau et de la moelle épinière, parcourt la fibre nerveuse et est transmise au muscle à la jonction neuromusculaire*. La région de la membrane musculaire qui se trouve directement sous la terminaison neuronale est la plaque motrice*.
La fibre musculaire se contracte lorsque le stimulus est assez fort. Les boutons terminaux des neurones moteurs sont remplis de minuscules vésicules qui contiennent de l’acétylcholine (Ach), un messager chimique (neurotransmetteur*). Lorsque l’impulsion atteint les boutons terminaux de l’axone, elle entraîne l’éclatement des vésicules et la libération d’acétylcholine dans la jonction neuromusculaire.
L’acétylcholine est détectée par les récepteurs sur la plaque motrice et déclenche un potentiel d’action* dans la fibre musculaire. La plaque motrice contient également une enzyme, l’acétylcholinestérase*. Cette enzyme dégrade l’acétylcholine.
Plus la concentration d’acétylcholine diminue à la suite de sa dégradation par l’acétylcholinestérase, moins il y a d’acétylcholine pour se fixer aux sites récepteurs. Lorsqu’il n’y a plus d’acétylcholine pour se fixer aux sites récepteurs, la plaque motrice retrouve l’état de repos.
Contraction musculaire
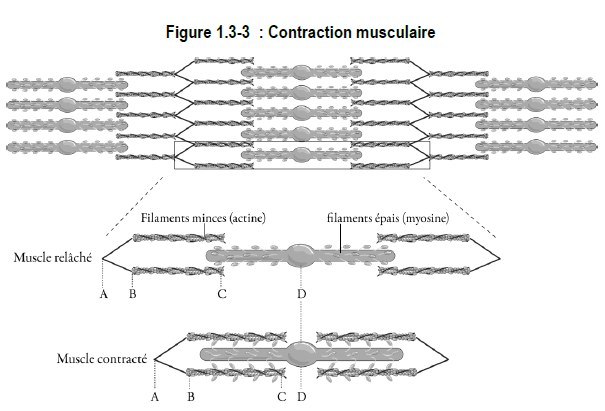
La contractilité est la capacité d’une fibre musculaire de se raccourcir et de s’épaissir. Pendant la contraction, les filaments d’actine et de myosine glissent les uns sur les autres. Pour que ce glissement se produise, il faut que des ions calcium forment des ponts transversaux entre les filaments d’actine et de myosine.
Dans une fibre musculaire au repos, la troponine et la tropomyosine régulent les sites de fixation de la myosine sur l’actine et empêchent la formation de ponts transversaux entre l’actine et la myosine. L’actine interagit avec la myosine lorsque le calcium se fixe sur la troponine. Lorsque le calcium se détache de la troponine, le processus s’inverse et l’activité contractile est annulée.
Les ions calcium sont stockés dans le réticulum sarcoplasmique* de la membrane de la cellule musculaire. Un potentiel d’action causé par la fixation de l’acétylcholine sur les sites récepteurs de la plaque motrice déclenche la libération de calcium.
À la suite d’un potentiel d’action, une augmentation rapide de la concentration de calcium se produit et le calcium se fixe sur la troponine. Cette action annule l’effet inhibiteur de la tropomyosine et permet la formation de ponts transversaux entre l’actine et la myosine.
La contraction se poursuit jusqu’au retrait du calcium de la troponine. L’adénosine triphosphate (ATP)* procure l’énergie nécessaire pour que l’organisme dissocie le calcium de la troponine et le pompe de nouveau dans le réticulum sarcoplasmique. La relaxation de la fibre musculaire s’enclenche lorsque le niveau de calcium commence à diminuer dans le cytoplasme.
RÉSUMÉ — CHAPITRE 3 : Anatomie et physiologie des muscles
On compte trois sortes de tissus musculaires :
- muscle lisse : action involontaire;
- muscle cardiaque : action involontaire;
- muscle squelettique : contrôle volontaire.
Chaque fibre d’un muscle squelettique contient des filaments d’actine, de myosine, de troponine et de tropomyosine. Les muscles squelettiques sont attachés aux os par les tendons.
Les muscles fonctionnent en paires ou en groupes pour assurer la coordination et la fluidité des mouvements du corps. Lorsqu’une impulsion nerveuse atteint la jonction neuromusculaire, il y a libération d’un neurotransmetteur : l’acétylcholine. L’acétylcholine excite le muscle. L’acétylcholinestérase dégrade l’acétylcholine, ce qui permet au muscle de retourner à l’état de repos.
Les muscles se contractent lorsque les ions calcium se fixent à la troponine, permettant ainsi le chevauchement des filaments d’actine et de myosine. L’adénosine triphosphate (ATP) procure l’énergie nécessaire pour que l’organisme retire le calcium de la troponine et permette ainsi au muscle de se détendre.
AUTOÉVALUATION — CHAPITRE 3 : Anatomie et physiologie des muscles
1.
Nommez 3 types de tissus musculaires et précisez la fonction de chacun.
1) ________________________________________________
2) ________________________________________________
3) ________________________________________________
2.
Nommez 4 types de filaments protéiques présents dans le muscle squelettique.
1) _________________________________________________
2) _________________________________________________
3) _________________________________________________
4) _________________________________________________
3.
La capacité d’un muscle de répondre à un stimulus est son __________________.
4.
Plusieurs processus interviennent lorsqu’un muscle se contracte et se relâche.
1) Lorsqu’une impulsion arrive à la jonction neuromusculaire, de l’______________________ est libérée et se fixe aux sites récepteurs sur la ______________________.
2) Le ______________________ est libéré à partir du réticulum sarcoplasmique et se fixe sur la ______________________.
3) Des ponts transversaux se forment lorsque l’______________________ réagit avec la _____________________.
4) L’______________________ commence à dégrader l’acétylcholine.
5) Le ___________________ est retiré de la troponine. L’______________________ fournit l’énergie pour ce retrait.
6) Le muscle se relâche au fur et à mesure que la concentration de ______________________ diminue.
CORRIGÉ de L’AUTOÉVALUATION — CHAPITRE 3 : Anatomie et physiologie des muscles
1.
1) Les muscle lisses contrôlent les organes internes de l’organisme et permettent le déplacement des aliments dans le tube digestif, du sang dans les vaisseaux sanguins et de l’urine dans les conduits qui partent des reins.
2) Le muscle cardiaque contrôle l’action de pompage du coeur.
3) Les muscles squelettiques facilitent les mouvements du corps en permettant aux os de se déplacer.
2.
1) myosine
2) actine
3) troponine
4) tropomyosine
3.
La capacité d’un muscle de répondre à un stimulus est son excitabilité ou irritabilité.
4.
1) Lorsqu’une impulsion arrive à la jonction neuromusculaire, de l’acétylcholine est libérée et se fixe aux sites récepteurs sur la plaque motrice.
2) Le calcium est libéré à partir du réticulum sarcoplasmique et se fixe sur la troponine.
3) Des ponts transversaux se forment lorsque l’actine réagit avec la myosine.
4) L’ acétylcholinestérase commence à dégrader l’acétylcholine.
5) Le calcium est retiré de la troponine. L’adénosine triphosphate (ATP) fournit l’énergie pour ce retrait.
6) Le muscle se relâche au fur et à mesure que la concentration de calcium diminue.
CHAPITRE 4 : Anatomie et physiologie des tissus conjonctifs
Objectifs d’apprentissage
Après la lecture de ce chapitre, vous devriez être en mesure d’atteindre les objectifs suivants :
- Énoncer la fonction des principaux types de cellules du tissu conjonctif.
- Énoncer la fonction des principaux types de fibres du tissu conjonctif.
- Décrire la composition et le siège de la substance fondamentale du tissu conjonctif.
Tissus conjonctif
Toutes les composantes du système musculosquelettique contiennent du tissu conjonctif. Celui-ci se compose de trois substances principales :
- des cellules;
- des fibres;
- une substance fondamentale.
Nous allons passer chacune de ces substances en revue.
Cellules du tissu conjonctif
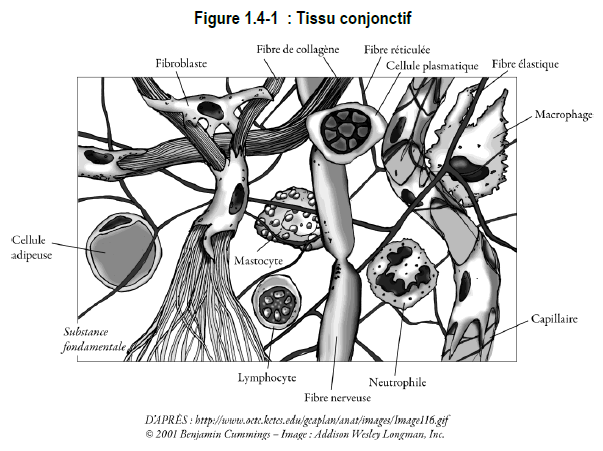
Les éléments du tissu conjonctif sont formés à partir des cellules souches* mésenchymateuses pendant la vie embryonnaire. Le mésenchyme* est un réseau tissulaire diffus formé de cellules de forme irrégulière baignant dans une matrice homogène et gélatineuse.
Avant la fin de la période embryonnaire, le mésenchyme se différencie en cellules spécialisées. La fonction principale de ces cellules est de synthétiser et de sécréter les fibres et la substance fondamentale des tissus de soutien. Il existe cinq grands types de cellules du tissu conjonctif. Chacune de ces cellules accomplit ses propres fonctions (tableau 1.4-1) :
- fibroblastes*;
- chondrocytes;
- cellules synoviales*;
- macrophages*;
- mastocytes*
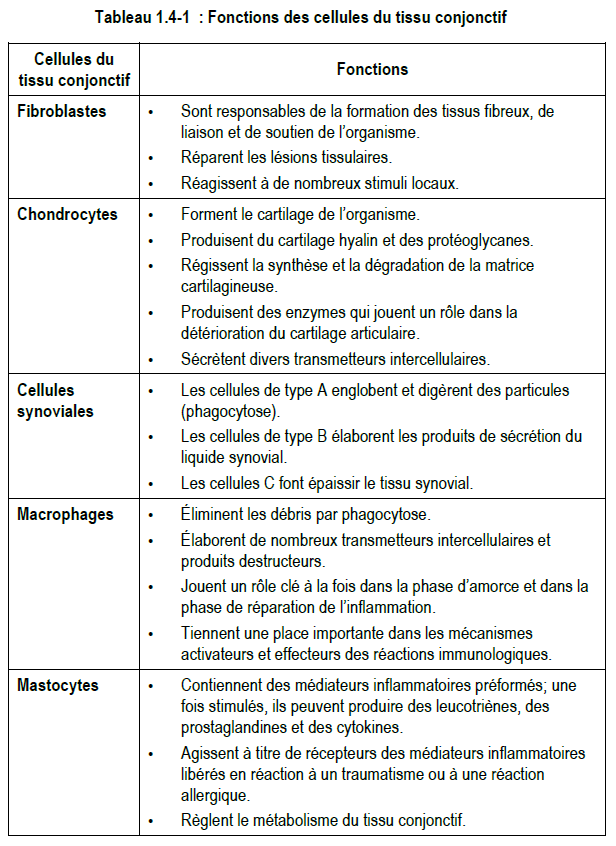
1) Fibroblastes
Les fibroblastes sont responsables de la formation des tissus fibreux, de liaison et de soutien de l’organisme. Par conséquent, on les trouve partout dans le tissu conjonctif lâche. Grâce à leur capacité de se mouvoir et de se contracter, ils sont particulièrement efficaces pour la réparation des lésions tissulaires. Ils élaborent des produits de sécrétion visant des organes précis, ont une très grande activité métabolique et se multiplient rapidement. Ils réagissent à de nombreux stimuli locaux, notamment les produits des macrophages et des médiateurs de l’inflammation.
2) Chondrocytes
Les chondrocytes sont des fibroblastes différenciés qui forment le cartilage et produisent du cartilage hyalin ainsi que des protéoglycanes. Ils régissent la synthèse et la dégradation de la matrice cartilagineuse. Les chondrocytes contiennent diverses enzymes destructrices pouvant dégrader le cartilage articulaire. L’une d’entre elles, la cathepsine D*, joue un rôle important dans la détérioration de la matrice cartilagineuse. Le chondrocyte exerce une activité métabolique, mais ses capacités de division sont relativement faibles. Il sécrète divers transmetteurs intercellulaires, notamment un facteur inhibiteur endothélial empêchant la vascularisation du cartilage.
3) Cellules synoviales
Les cellules synoviales tapissent la membrane synoviale. Les cellules synoviales sont classées en trois catégories, suivant leur forme :
- les cellules de type A ressemblent à des macrophages; elles englobent et digèrent des particules (phagocytose);
- les cellules de type B s’apparentent davantage aux fibroblastes; elles élaborent les produits de sécrétion du liquide synovial (hyaluronate* et autres glycoprotéines*);
- enfin, les cellules C possèdent certaines caractéristiques des cellules de type A et B; elles peuvent être des cellules souches capables de se diviser et de se transformer en cellules synoviales spécifiques; la prolifération des cellules de type C entraîne l’épaississement (hypertrophie) du tissu synovial, qui accompagne de nombreuses maladies rhumatismales.
4) Macrophages
Les macrophages sont des phagocytes, soit des cellules possédant la propriété de détruire des particules. Ils éliminent les débris et élaborent de nombreux transmetteurs intercellulaires et produits destructeurs. Ils jouent un rôle clé dans les phases d’amorce et de réparation du processus inflammatoire, d’une part, ainsi que dans les mécanismes activateurs et effecteurs des réactions immunologiques, d’autre part.
5) Mastocytes
Les mastocytes contiennent des médiateurs inflammatoires préformés (héparine*, histamine*); une fois stimulés, ils peuvent produire des leucotriènes*, des prostaglandines* et des cytokines*. Les mastocytes agissent aussi à titre de récepteurs des médiateurs inflammatoires libérés en réaction à un traumatisme ou à une réaction allergique. Enfin, ils règlent le métabolisme du tissu conjonctif.
Fibres du tissu conjonctif
Les fibroblastes produisent trois types de fibres présentes dans le tissu conjonctif :
- les faisceaux de collagène : présents dans le cartilage, les ligaments, les tendons et d’autres tissus conjonctifs;
- les fibres d’élastine : plus extensibles, prédominantes dans les vaisseaux sanguins;
- les fibres de réticuline : de minces fibrilles que l’on trouve dans la fragile membrane liant les cellules (membrane basale*) et dans le tissu conjonctif lâche.
1) Collagène
Le collagène représente environ 30 % des protéines de l’organisme. L’élaboration du collagène se fait par assemblage cellulaire de plusieurs chaînes protéiniques séparées. Trois chaînes s’enroulent pour former une hélice et cinq de ces hélices en liaison croisée forment une fibrille de collagène. Les fibrilles, également organisées en liaison croisée, forment les fibres résistantes du collagène, qui confèrent leur force au cartilage, aux tendons et aux ligaments.
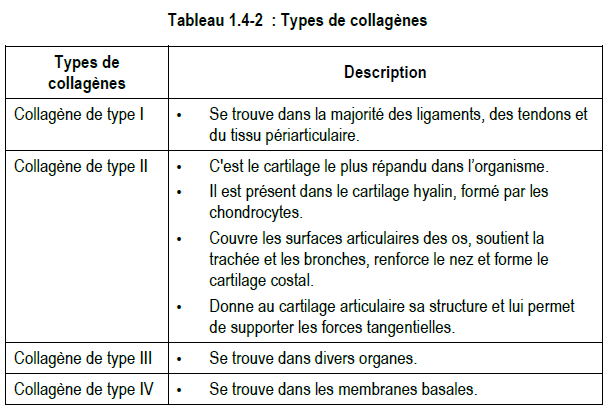
Les quatre grands types de collagène présents dans l’organisme sont décrits au tableau 1.4-2. Ces dernières années, on a découvert plusieurs autres types de fibres de collagène de moindre importance, mais ils ne sont pas abordés dans le présent cours.
Il est généralement admis que la modification de la structure et du métabolisme du collagène est la cause directe ou indirecte de nombreuses affections rhumatismales. Ainsi, les changements dans les schémas synthétiques du collagène de type II présent dans le cartilage pourraient être à l’origine de l’arthrose. Par ailleurs, la dégradation du collagène est une composante importante des maladies inflammatoires chroniques comme la polyarthrite rhumatoïde.
2) Élastine
On trouve les fibres d’élastine dans les parois des vaisseaux sanguins et dans d’autres tissus où l’élasticité joue un rôle important. Comme le collagène, l’élastine est formée de longues chaînes protéiniques, mais son organisation est moins bien définie que celle du collagène. On pense que de nombreuses chaînes peptidiques sont liées en spirales fortement entrelacées dans une substance solidarisante riche en mucopolysaccharides. Les fibres d’élastine se tendent et retrouvent leur longueur originale sous l’action puis le retrait d’une force déformante. Le ligament est un exemple de tissu formé en grande partie d’élastine.
3) Réticuline
La réticuline consiste en de délicats filaments ramifiés plus petits et plus fins que les fibres de collagène matures. Sa composition en acides aminés ressemble à celle du collagène, et son schéma de liaison est semblable à celui des fibres collagènes. On trouve la réticuline en abondance autour des vaisseaux sanguins et des fibres musculaires ainsi que dans le parenchyme (tissu) des organes solides comme le foie, la rate et le rein. Elle est également un constituant important des membranes basales.
Substance fondamentale du tissu conjonctif
La substance fondamentale du tissu conjonctif se compose de sucres et de protéines, habituellement reliés et remplissant les espaces entre les cellules et les fibres. Elle joue un rôle vital dans la régulation de la nutrition des tissus, de leur soutien et de leur teneur en eau. Elle est complexe, organisée et dynamique, en plus de tenir un rôle fonctionnel important dans le tissu conjonctif. Ses sous-unités fondamentales sont les protéoglycanes et les glycoprotéines.
1) Protéoglycanes
Les protéoglycanes sont les principaux constituants de la substance fondamentale du cartilage et d’autres structures articulaires. Comme nous l’avons vu précédemment, ce sont les protéoglycanes qui donnent au cartilage articulaire sa capacité de soutenir des forces de compression.
Les protéoglycanes (mucopolysaccharides) sont des molécules dans lesquelles les longues chaînes d’unités de disaccharides répétées (glycosaminoglycanes) sont rattachées au squelette d’une protéine. Six principales unités glucidiques peuvent s’associer pour former des protéoglycanes :
- Le hyaluronane (hyaluronate, acide hyaluronique) est d’une très grande importance dans le liquide synovial, puisqu’il en détermine la viscoélasticité. Il agit comme lubrifiant pendant les activités demandant peu d’efforts et comme amortisseur pendant les sports exigeants. Il peut former des chaînes de longueur très variable, dont certaines ont des proportions impressionnantes.
- On trouve la chondroïtine*et le kératane-sulfate* dans les protéoglycanes du cartilage.
- L’héparine est présente dans les mastocytes.
- Enfin, on trouve le dermatane-sulfate* et l’héparane-sulfate* dans d’autres tissus.
Compte tenu de la possibilité que la distribution des sous-unités à l’intérieur d’une chaîne de polysaccharides varie, d’une part, et de la variété des chaînes pouvant être liées au squelette d’une protéine simple, d’autre part, la diversité de structure et de fonction des protéoglycanes peut être très grande. Par exemple, la sous-unité type de protéoglycane du cartilage consiste en un axe protéinique central à longue chaîne, avec chaînes latérales de kératane-sulfate et de chondroïtine-sulfate. Ces protéoglycanes peuvent eux-mêmes être liés à une énorme molécule de hyaluronate et former un immense agrégat.
Les protéoglycanes sont fortement anioniques* et hydrophiles*, et ils exercent une forte influence sur les concentrations ioniques, le transport moléculaire, le contenu en eau et la pression de gonflement des tissus. En outre, ils interagissent avec les fibres et les surfaces cellulaires. Des forces physiques peuvent déformer les protéoglycanes et, de ce fait, modifier leurs propriétés physiques et chimiques.
2) Glycoprotéines
Les glycoprotéines forment un groupe hétéroclite d’agrégats complexes de protéines et de polysaccharides présents dans tous les tissus conjonctifs, les membranes basales et les surfaces cellulaires. Elles représentent environ 5 % du poids à l’état sec du cartilage et sont largement répandues dans d’autres tissus articulaires. Deux glycoprotéines jouent un rôle important dans les maladies rhumatismales :
- le lysozyme*, enzyme ayant des propriétés antimicrobiennes qui détruit certains micro-organismes étrangers;
- la fibronectine*, produit des fibroblastes présente dans la matrice extracellulaire. Elle a un rôle à jouer dans la prolifération et la différenciation cellulaires, et elle contribue à l’adhérence des cellules au collagène et aux surfaces des tissus.
Saviez-vous que…?
La glucosamine et la chondroïtine sont des neutraceutiques utilisés pour le traitement de l’arthrose, soit seuls, soit en traitement d’association. La glucosamine joue un rôle de premier plan dans la synthèse des protéoglycanes. Elle stimule la production de quantités accrues de protéoglycanes par les chondrocytes. Des études chez l’animal révèlent que la chondroïtine maintient la viscosité vasculaire, stimule la réparation du cartilage et inhibe les enzymes qui le dégradent.
RÉSUMÉ — CHAPITRE 4 : Anatomie et physiologie des tissus conjonctifs
Les structures du système musculosquelettique sont composées de tissu conjonctif. Le tissu conjonctif se compose de trois substances principales : les cellules, les fibres et la substance fondamentale.
1) Cellules du tissu conjonctif
Les principaux types de cellules du tissu conjonctif sont les fibroblastes, les chondrocytes, les cellules synoviales, les macrophages et les mastocytes.
- Fibroblastes : forment les tissus fibreux de liaison et de soutien de l’organisme.
- Chondrocytes : forment le cartilage, produisent du collagène de type II et des protéoglycanes; en outre, ils régissent la synthèse et la dégradation de la matrice cartilagineuse.
- Cellules synoviales : cellules de type A, qui englobent et digèrent des particules (phagocytose); cellules de type B, qui élaborent les produits de sécrétion du liquide synovial (hyaluronane et glycoprotéines); cellules de type C, qui semblent capables de se diviser et de se transformer en cellules synoviales spécifiques.
- Macrophages : ils éliminent les débris, élaborent de nombreux transmetteurs intercellulaires et produits destructeurs; jouent un rôle clé dans les phases d’amorce et de réparation du processus inflammatoire, d’une part, ainsi que dans les mécanismes activateurs et effecteurs des réactions immunologiques, d’autre part.
- Mastocytes : ils libèrent des médiateurs de l’inflammation.
2) Fibres du tissu conjonctif
Les fibres du tissu conjonctif comprennent :
- le collagène : on trouve le collagène de type I dans la majorité des ligaments, des tendons et du tissu périarticulaire; le collagène de type II est présent dans le cartilage hyalin qui soutient la trachée, les bronches, le nez, les connexions costales ainsi que les surfaces articulaires des os; on trouve le collagène de type III dans les organes; le collagène de type IV est présent dans les membranes basales;
- les fibres d’élastine : on les trouve dans les parois des vaisseaux sanguins et dans d’autres tissus où l’élasticité est importante;
- la réticuline : on la trouve autour des vaisseaux sanguins et des fibres musculaires, dans les organes solides comme le foie, la rate et le rein de même que dans les membranes basales.
3) Substance fondamentale du tissu conjonctif
La substance fondamentale se compose de protéoglycanes et de glycoprotéines, qui remplissent les espaces entre les cellules et les fibres. La substance fondamentale joue un rôle clé dans la régulation de la nutrition des tissus, de leur soutien et de leur teneur en eau.
- Protéoglycanes : Les glucides qui peuvent être combinés pour former des protéoglycanes comprennent l’hyaluronane, la chondroïtine, le kératane-sulfate, l’héparine, le dermatane-sulfate et l’héparane-sulfate.
- Glycoprotéines : Le lysozyme et la fibronectine jouent un rôle important dans les maladies rhumatismales. Le lysozyme a des propriétés antimicrobiennes qui détruisent certains micro-organismes étrangers. La fibronectine intervient dans la prolifération et la différenciation cellulaires, et elle contribue à l’adhérence des cellules au collagène et aux surfaces des tissus.
AUTOÉVALUATION — CHAPITRE 4 : Anatomie et physiologie des tissus conjonctifs
1.
Associez la fonction de la colonne A et les cellules appropriées de la colonne B.

2.
Associez la fonction de la colonne A et la fibre appropriée de la colonne B.
3.
Les principales sous-unités de la substance fondamentale sont les ____________________ et les ______________________.
4.
Le protéoglycane contenu dans le liquide synovial est ______________________.
CORRIGÉ de L’AUTOÉVALUATION — CHAPITRE 4 : Anatomie et physiologie des tissus conjonctifs
1

2.

3.
Les principales sous-unités de la substance fondamentale sont les protéoglycanes et les glycoprotéines.
4.
Le protéoglycane contenu dans le liquide synovial est l’hyaluronane (acide hyaluronique, hyaluronate).
EXAMEN FINAL du MODULE 1
1.
Les cellules qui dégradent les os sont appelées ____________________.
2.
La diaphyse d’un os long est :
a) la matrice intercellulaire.
b) l’extrémité de l’os.
c) la cavité centrale.
d) la partie allongée de l’os.
3.
Les globules sanguins sont formés dans la moelle osseuse rouge des os longs dans :
a) la diaphyse.
b) l’épiphyse.
c) l’endoste.
d) le périoste.
4.
La rigidité des os provient du dépôt de composés dans la matière intercellulaire. Ces composés sont principalement constitués :
a) de magnésium.
b) de fer.
c) de calcium.
d) de phosphore.
5.
Comme la hanche est une articulation complètement mobile, elle fait partie de la classe des ____________________.
6.
Décrivez les quatre fonctions du liquide synovial.
1) ________________________________
2) ________________________________
3) ________________________________
4) ________________________________
7.
Dans l’articulation synoviale, l’acide hyaluronique est sécrété par ____________________.
8.
Parmi les structures suivantes de l’articulation synoviale, laquelle contient le plus de terminaisons nerveuses?
a) Le liquide synovial
b) Le cartilage articulaire
c) La capsule articulaire
d) Le tissu synovial
9.
Pendant la contraction musculaire, des ponts transversaux se forment entre ____________________ et ____________________.
10.
Le neurotransmetteur qui déclenche un potentiel d’action dans les fibres musculaires est ____________________.
11.
La contractilité des muscles nécessite la présence de :
a) fer.
b) magnésium.
c) phosphore.
d) calcium.
12.
Le collagène donne de la force et de la résistance aux tissus conjonctifs, comme les tendons, les ligaments et le cartilage.
a) Vrai
b) Faux
13.
L’hypertrophie du tissu synovial chez les personnes atteintes de maladies rhumatismales est causée par :
a) les cellules synoviales de type A.
b) les cellules synoviales de type B.
c) les cellules synoviales de type C.
14.
Quel élément suivant est un composant des protéoglycanes du cartilage?
a) Lysozyme
b) Fibronectine
c) Chondroïtine
15.
La principale fibre du tissu conjonctif présente dans les ligaments est ____________________.
16.
Parmi les cellules du tissu conjonctif suivantes, lesquelles sont phagocytaires?
Choisissez toutes les réponses pertinentes.

CORRIGÉ de L’EXAMEN FINAL du MODULE 1
1.
Les cellules qui dégradent les os sont appelées ostéoclastes.
2
d) la partie allongée de l’os.
3.
b) l’épiphyse.
4.
c) le calcium.
5.
Comme la hanche est une articulation complètement mobile, elle fait partie de la classe des diarthroses.
6.
1) Lubrifie les surfaces articulaires et empêche les cartilages frotter les uns sur les autres, ce qui en prévient l’érosion.
2) Nourrit le cartilage articulaire.
3) Débarrasse la cavité articulaire des microbes ou des débris cellulaires.
4) Contribue à la stabilité de l’articulation.
7.
Dans l’articulation synoviale, l’acide hyaluronique est sécrété par la membrane synoviale.
8.
c) La capsule articulaire
9.
Pendant la contraction musculaire, des ponts transversaux se forment entre l’actine et la myosine.
10.
Le neurotransmetteur qui déclenche un potentiel d’action dans les fibres musculaires est l’acétylcholine.
11.
d) calcium.
12.
a) Vrai
13.
c) les cellules synoviales de type C.
14.
c) Chondroïtine
15.
La principale fibre du tissu conjonctif présente dans les ligaments est l’élastine.
16.

